dernière mise à jour le 5 novembre 2018
Expérience personnelle
et recherches bibliographiques sur les douleurs chez la personne âgée en
pratique gériatrique institutionnelle.
La bibliographie relative à
cette page est incluse dans l'ordre alphabétique des auteurs à l'adresse
suivante : bibliographie.
Epidémiologie
Dans une
étude de Ferrell parue en 1991 (Ferrell
et al,(1) 1991) portant sur 97 patients âgés de 65 à
101 ans, les personnes âgées présentent au moins une localisation douloureuse
dans 71 % des cas. Ces douleurs sont continues une
fois sur trois et intermittentes dans les autres cas. Parmi 43 patients
souffrant d'une douleur intermittente, 51 % décrivent une douleur quotidienne.
Les localisations les plus fréquentes parmi les douleurs rapportées dans cette
étude sont les suivantes : lombalgies dans 40 % des cas, douleurs articulaires
dans 24 %, douleurs d'un site fracturaire dans 14 % et des neuropathies chez
11% de ces malades. Seulement 15 % des patients avaient reçu une médication
antalgique dans les 24 heures précédant l'étude. La corrélation la plus
significative objectivait un retentissement négatif sur la participation aux
activités sociales et récréatives.
Dans une
étude publiée en 1991, portant sur les douleurs des membres inférieurs chez les
personnes âgées vivant hors institution dans l'Iowa (USA), seulement une
personne âgée sur trois ne souffrait pas des membres inférieurs sur 3097
personnes (Herr KA et al, 1991).
Une
fréquence proche de 1 patient âgé douloureux sur 2 est rapportée par Shimp (Shimp 1998). D'après cet
auteur, cette proportion serait encore supérieure en institution (45 à 80 %).
Pour Cleeland et al, (Cleeland et al,
1994), la fréquence des douleurs chez des patients souffrant de cancers
métastatiques était de 77 % des 1308 patients dans la semaine précédant
l'étude. Sur l'ensemble des malades, 36 % souffraient d'un retentissement
fonctionnel. D'après les auteurs de cette étude, 42 % des patients douloureux
ne recevaient pas la thérapeutique analgésique adéquate. Les facteurs
responsables de cette inadéquation étaient selon eux :
- l'écart
entre le jugement du médecin et celui du patient sur la sévérité de la douleur
(odds ratio 2,3)
-
l'attribution de la douleur à une autre cause que le
cancer (odds ratio 1,9)
- une
amélioration des performances (odds ratio 1,8)
- l'âge
supérieur à 70 ans (odds ratio 2,4)
- le sexe
féminin (odds ratio 1,5)
Pour Brochet
et al, parmi 741 sujets âgés, 530 rapportaient une pathologie douloureuse, 244
une douleur persistante et 241 une douleur épisodique. Les localisations les
plus habituelles étaient les articulations des membres et la région dorso-lombaire.
Chez les
personnes âgées démentes, l'enquête française du CREDES publiée en 1993, Aguzzoli (Aguzzoli et al,) montre
une sous-utilisation des antalgiques par rapport aux personnes non démentes de
même âge.
En 1999,
Hager (Hager et al, 1999) publie une étude sur la prévalence de la douleur chez
104 patients d'une unité gériatrique de Hanovre. La prévalence des douleurs
présentes de façon quotidienne était de 38 % chez les patients de moins de 75
ans et de 52 % au-delà de cet âge. La prévalence d'un épisode douloureux
survenant au moins une fois par semaine était respectivement de 66 % et 83 %.
Le recrutement de la clinique était le suivant : accidents vasculaires
cérébraux (41 %), fractures (30 %), maladies dégénératives de l'appareil
locomoteur (9 %), maladies malignes (3 %). Le même questionnaire a été utilisé
pour évaluer les douleurs chez 172 patients gériatriques venus en consultation
externe. La prévalence des douleurs était aussi élevée que chez les patients
hospitalisés.
Dans une
étude menée auprès de participants à un club de seniors de Nuremberg en 1996, Breidung (Breidung R. et al,
1996) indique que, parmi 138 personnes âgées autonomes, 88 % déclarent souffrir
de douleurs au moins occasionnellement. Une sur deux disait souffrir au jour de
l'investigation. Le plus souvent, les douleurs étaient diurnes et impliquaient
les articulations et les membres inférieurs. Trois sujets sur quatre estimaient
qu'ils devraient en principe recourir à des analgésiques. Parmi eux, 80 %
prenaient des antalgiques au moins une fois par semaine et 39 % en faisaient un
usage quotidien.
Aux
Urgences, les pathologies douloureuses de la personne âgée sont fréquentes.
D'après l'étude de Ciccone et al, publiée en 1998 (Ciccone et al,1998), les
situations les plus habituelles étaient les douleurs thoraciques, les arythmies
cardiaques, l'insuffisance cardiaque congestive, les syncopes, les douleurs
abdominales et la dyspnée. Mais sont retrouvées aussi les fractures,
particulièrement des membres inférieurs et supérieurs, les contusions et les
plaies. D'après une étude australienne concernant 17543 personnes (Blyth et al,
2001), parue en janvier 2001, la prévalence des douleurs chroniques est
maximale entre 80 et 84 ans chez les femmes (31 %), entre 65 et 69 ans pour les
hommes (27 %).
Selon Helme (Helme et al, 2001), la
douleur chronique chez la personne âgée est le plus souvent de localisation
articulaire : principales articulations, douleurs lombaires, jambes et pieds.
Par contre, les douleurs viscérales et les céphalées seraient moins fréquentes
que dans les autres tranches d'âge.
Dans un
article paru dans le Lancet (Weiss et al, 2001), sont publiés les résultats
d'une étude chez 988 patients en phase terminale, évalués dans six sites aux
États-Unis. La douleur connaîtrait une prévalence équivalente chez les patients
cancéreux et non cancéreux : cardiopathies, BPCO, et autres pathologies
terminales non cancéreuses.
Dijkstra (Dijkstra
et al. 2003) étudie les douleurs de 536 sujets amputés à l'aide d'une analyse multivariée : 19 % étaient amputés au niveau du membre
supérieur and 81 % amputés au niveau du membre inférieur. Le risque le plus
important de douleur fantôme était lié à l'amputation bilatérale et à
l'amputation du membre inférieur. Chez ces patients, le risque le plus élevé
était celui de l'amputation bilatérale des membres inférieurs dont un côté
était amputé au-dessus du genou.
Jakobsson (Jakobsson
et al. 2003) constate que, parmi 4093 personnes âgées de 75 à 105 ans, 1654
déclarent souffrir au moins d'une douleur. Par rapport aux personnes qui ne
rapportent pas de douleur, la douleur est associée à davantage de limitations
fonctionnelles, de fatigue, de troubles du sommeil, d'humeur dépressive et de
mauvaise qualité de vie.
Dans une
étude française réalisée par le CLUD de Bordeaux (Ranfray
et al. 2003) sur 221 patients hospitalisés ayant plus de 65 ans : la prévalence
de la douleur est de 47,5 % chez les patients en auto-évaluation. Chez les
patients ayant eu une hétéro-évaluation, elle est de 63,6 % en médecine, de 20
% au centre de gériatrie. Les douleurs aigues prédominent en médecine (49 %),
les douleurs chroniques au centre de gériatrie (52 %). Le retentissement de la
douleur sur le moral est notable ou majeur chez 60 % des patients, celui sur le
sommeil chez 51 %. L'accord simultané des infirmières et des médecins sur le
caractère douloureux des patients est de 32 % en médecine, 44,5 % au centre de
gériatrie.
Achterberg (Achterberg
et al, 2009) fait état des résultats d'une étude menée chez 5761 patients de 64
institutions de long séjour en Finlande, Italie et Pays-Bas. La prévalence de
la douleur variait entre 32 % en Italie, 43 % aux Pays-Bas et 57 % en Finlande.
Dans près de 50 % des cas, la douleur était quotidienne. Il n'y avait aucune
différence entre la prévalence chez les cancéreux et les non-cancéreux. La
douleur était évaluée modérée à sévère dans plus de la moitié des cas dans tous
les pays. Les modèles de régression logistique multivariée
mettent en évidence des corrélations cliniques sensiblement identiques selon
les pays. La douleur est corrélée positivement aux incapacités physiques
mesurées par les ADL, la dépression clinique et l'ostéoporose. La douleur était
corrélée négativement avec le diagnostic de démence et les stades les plus
sévères des détériorations cognitives. Commentaires de l'auteur de ce site :
résultats intéressants renforçant l'idée que les cancers ne sont pas la
situation la plus fréquente ni la plus préoccupante à l'origine des douleurs
chez la personne âgée. Le fait que la démence puisse masquer l'expression de la
douleur reste l'explication la plus plausible à la corrélation négative évoquée
par les auteurs.
Shi (Shi
et al, 2010) étudie l'incidence des douleurs chez 18 439 personnes
âgées de plus de 50 ans entre 1992 et 2006 ayant répondu à un questionnaire aux
Etats-Unis. Ceci en relation avec d'éventuels facteurs de risque potentiellement
évitables. Parmi elles, 34,1 % (95 % IC
: 33,2%, 35 %) déclaraient être souvent sujettes à des douleurs, 24,3 % à des
douleurs sévères et 22,3 % étaient affectées quotidiennement. La dépression et
la surcharge pondérale étaient des facteurs prédictifs indépendants associés à
la probabilité d'apparition de douleurs. Un tabagisme en cours augmentait ce
risque seulement chez les patients atteints de dépression. Les auteurs attirent
l'attention sur la dépression, l'excès pondéral
et le tabagisme dans cette tranche d'âge.
Lopez Tourres
(Lopez-Tourres et al, 2010) étudie 33 décès sur un total de 182 malades
hospitalisés (18,1 %) pour maladie d’Alzheimer et maladies apparentées. Les données analysées ont concerné le dernier mois de vie pour les
pathologies associées, et la dernière semaine pour les symptômes de fin de vie
et les soins mis en place. Les pathologies associées les plus fréquentes
étaient les infections (94 %) et la dénutrition (78,8 %). Des escarres étaient
présentes chez 42,4 % des patients. Les symptômes les plus fréquents étaient :
douleur (100 %), encombrement bronchique (75,7 %), fièvre (42,4 %) et agitation
(21,2 %). La majorité des patients ont eu une alimentation (94 %) et une
hydratation (64 %) par voie orale. La prescription d’antibiotiques a été de
71,6 % et celle d’antidépresseur de 48,5 %. Tous les patients douloureux ont
reçu un traitement antalgique incluant un morphinique dans 82 % des cas.
Selon Jakobsson (Jakobsson, 2010), la prévalence des douleurs chroniques, en
moyenne de 46 % dans la population générale, connaît un maximum entre 60 et 74
ans, âge auquel succède une période de moindre ou de plus grande fréquence des
douleurs.
Remarque de l'auteur de ce site : cette
publication semble rejoindre partiellement les propos de Pickering (Pickering,
2009) quant à une prévalence maximale des douleurs entre 65 et 75 ans.
Green (Green
et al,2010) étudie les douleurs chroniques liées aux
cancers et leur impact sur la qualité de vie chez des patients de couleur de peau
noire ou blanche. Les malades souffraient d'un cancer du sein, du colon ou du
rectum, du poumon, de la prostate ou d'un myélome multiple. Les 199 sujets,
dont 31 % de noirs et 49 % de femmes avaient entre 57 et 79 ans. Les femmes
souffraient plus souvent que les hommes et l'intensité de la douleur était plus
importante. Les noirs ont davantage de retentissement et d'incapacité que les
blancs. D'après cette étude menée dans le Michigan, il convient d'être attentif
à des différences de sexe et de couleurs de peau dans la prise en charge des
patients cancéreux douloureux.
Commentaires de l'auteur de ce site : les études faisant état de différences
raciales ne sont pas autorisées en France. Bien qu'il convienne de demeurer
prudent quant à des facteurs confondants ou liés à un autre contexte culturel,
cette étude américaine nous oriente, comme d'autres études précédentes, vers
des considérations de genre et de couleur de peau en défaveur des femmes et des
noirs.
Selon Patel (Patel et
al, 2013), une douleur gênante affecte la moitié des personnes âgées aux USA en
2011, avec pour conséquence une réduction significative des capacités
physiques, en particulier chez les personnes souffrant de plusieurs
localisations douloureuses.
A partir d’un
échantillon représentatif de 7 601 adultes de plus de 65 ans,
les auteurs purent analyser 71 % de réponses, pourcentage qui demeurait
représentatif de la population générale. La prévalence de douleur gênante
durant le dernier mois avant l’étude était de 52,9 %.
Plus intéressant et
en contradiction avec des études précédentes, ces données ne variaient pas
selon les groupes d’âge, le statut cognitif, la démence, les réponses de
l’entourage ou le lieu de résidence.
Par contre, la
douleur était plus importante chez les femmes et chez les obèses, en cas
d’atteinte musculo-squelettique ou de symptômes dépressifs. La majorité des
personnes âgées (74,9 %) présentait des douleurs de localisations multiples.
Plusieurs indicateurs
de capacité physique, incluant la force de préhension et les performances des
membres inférieurs, étaient associés avec la douleur et les localisations
multiples. Par exemple l’incapacité, rapportée par le patient, de marcher tout
au long de trois pâtés de maisons était 72 % plus fréquente avec ou sans douleur.
Ceux qui déclaraient 1, 2, 3 ou 4 localisations douloureuses
présentaient des vitesses de marche respectivement de 0,01, 0,03, 0,05 et 0,08
mètres par seconde moins rapide que ceux qui ne présentaient aucune douleur.
Commentaire :
cette étude n’est pas surprenante sous bien des aspects. Toutefois, elle a le
mérite de mettre en évidence une plus grande fréquence des localisations
multiples que dans la littérature antérieure. Elle remet aussi en cause la
croyance en une fréquence plus élevée de la douleur en établissement par
rapport au domicile. Elle ne retrouve pas de différence selon les tranches
d’âge. Enfin, elle pourrait confirmer le rôle du sexe et de l’obésité en
corrélation avec la douleur. Il reste à connaitre la relation de causalité
entre ces dernières données.
L'enquête de 2013 de
l'Office national de la fin de vie (ONFV) montre que 8 % des résidents
d'EHPAD souffrent de "douleurs intenses" à J-1 avant la fin de la vie
en Midi-Pyrénées.
Pourcentage plus
élevé que la moyenne nationale (6,7 %).
Bien sûr il convient
de garder l'esprit critique vis-à-vis d'une enquête ayant recueilli seulement
53 % de réponses au niveau national. De même, il est loisible d'imaginer un
taux plus élevé de déclarations dans la région Midi-Pyrénées.
Toutefois, ces pourcentages
élevés nationaux et régionaux laissent envisager un nouvel effort en
termes de formation des médecins et des personnels soignants.
Résultats
régionaux : https://sites.google.com/site/observatoirenationalfindevie/EHPAD/regions
Dans le service de Soins de Longue Durée
d'Albi, nous avons effectué un simple recueil de données : la moitié des
patients présents le 30 avril 1994 souffraient ou avaient souffert depuis leur
entrée dans l'institution.
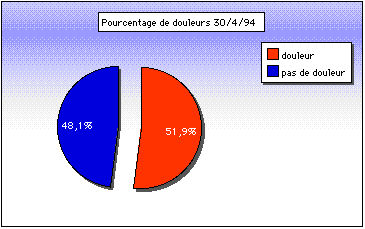
Graphique 1.
Proportion de résidents ayant éprouvé depuis leur entrée une douleur
nécessitant un traitement : sur 79 patients présents, 41 ont éprouvé une ou des
douleurs depuis leur entrée dans le service.
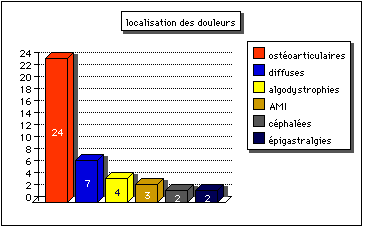
Graphique 2.
Localisation des douleurs éprouvées par les résidents depuis leur entrée dans
le service
AMI : artériopathie des membres inférieurs
Bien que mal étudiées, les douleurs liées aux
contentions physiques pourraient représenter une grande cause d'inconfort chez
les résidents les plus détériorés ne pouvant pas se mouvoir et exprimer leur
difficulté, surtout :
- quand le fauteuil est inadapté,
- quand l'installation sur le fauteuil est
défectueuse,
- quand la durée du "lever" (en fait
la position assise) est trop longue. Sur
ce sujet, on consultera et critiquera la page suivante de ce site : contention.
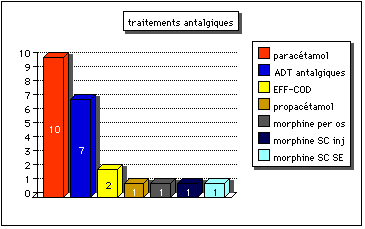
Graphique 3. Types
de traitements antalgiques employés le 30 mai 1994
ADT : antidépresseurs tricycliques
EFF-COD =EFFERALGAN-CODEINE*
SC = sous-cutanée
SE : seringue autopropulsée électrique
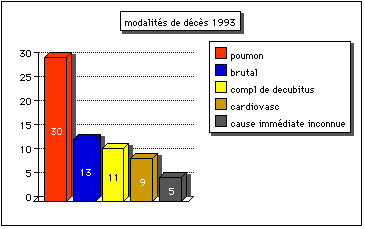
Dans une autre étude entreprise dans notre
service et portant sur les décès survenus en 1993, les sièges les plus
fréquents de la pathologie terminale ont été relevées.
Seul le décès brutal (13 fois sur 68 décès) a empêché toute analyse de la
localisation responsable de la mort du résident.
Graphique 4.
Modalités des décès en 1993
compl : complications
Graphique 5. Les
traitements palliatifs les plus fréquents avaient été relevés en 1993.
O2 : oxygénothérapie nasale avec lunettes
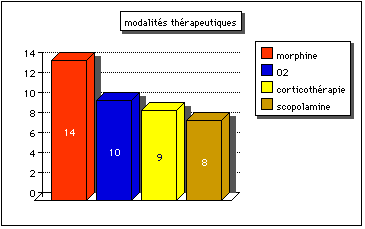
Remarque : en soins palliatifs, la morphine est
le plus souvent utilisée afin de réduire la fréquence respiratoire lors d'une
polypnée et non à titre antalgique. Elle a aussi l'avantage de permettre le
soulagement de la dyspnée. Cette situation est expliquée par la prévalence
importante des problèmes respiratoires en fin de vie, comme l'illustre le
graphique 4.
Dans un autre recueil de données portant sur les 24 dernières heures de la vie
observées du 1er avril 1996 au 31 mars 1997, 28 patients ont été suivis quant
au status de leur douleur terminale. Les
renseignements sur ce point manquent dans deux cas. La douleur a été estimée
nulle dans cette période pour 26 patients. Toutefois, la moitié des patients
recevaient déjà de la morphine par voie parentérale, éventuellement en
association avec d'autres substances : le plus souvent la scopolamine
(SCOPOLAMINE*) et/ou du midazolam (HYPNOVEL*). Ici aussi, la morphine n'était
pas généralement utilisée à titre analgésique mais comme ralentisseur de la
fréquence respiratoire.
 Graphique 6. Types
de traitements antalgiques employés lors des 24 dernières heures de la vie du
1er avril 1996 au 31 mars 1997
Graphique 6. Types
de traitements antalgiques employés lors des 24 dernières heures de la vie du
1er avril 1996 au 31 mars 1997
SC : voie sous cutanée
SE : seringue électrique autopropulsée
Dans un publication
d'octobre 2001, Sandgathe Husebo
(Sandgathe Husebo et al,
2001) fait état de son expérience en matière de soins palliatifs chez la
personne âgée dans une structure norvégienne composée de :
- soins de longue durée gériatrique : 215 lits
- soins aigus et soins de réhabilitation : 25
lits
- hôpital de jour : 45 patients
Les éléments intéressants parmi les 179 décès
consécutifs étudiés en 1998 et 1999 étaient les suivants :
- 85 % des décès étaient attendus. Cette donnée
correspond à notre expérience puisque nous dénombrions pour notre part 11 décès
inopinés sur 56 en 1993, soit 19 %.
Pour Sandgathe Husebo, le principaux problèmes
rencontrés étaient :
- la douleur,
- la dyspnée,
- les râles agoniques,
- l'anxiété.
Les traitements palliatifs médicamenteux
entrepris étaient les suivants :
- 83 % des patients ont reçu des opioïdes.
Parmi eux, 67 % ont reçu de la morphine.
- 37 % de la scopolamine,
- 12 % une benzodiazépine,
- 3 % de l'halopéridol.
Enfin, 77 % des patients avaient obtenu des
informations détaillées dans les jours ou les heures qui ont précédé l'exitus. Ces informations sont qualifiées par l'auteur
d'ouvertes, honnêtes et franches.
Un pointage effectué quatre ans auparavant le 8
août 1998 permettait de retrouver 175 titres de publication parmi 35158. Ainsi,
peu de publications sont pleinement consacrées à ce sujet. En 1992, le cas
particulier des personnes âgées occupait moins d'un pour cent des 4000 articles
sur la douleur publiés dans la presse internationale, et 18 pages sur les 5000
contenues dans huit revues de gériatrie.
Smith (Smith
et al, 2010) étudient 4700 patients, de 76 ans d'âge moyen, décédés au cours
d’une étude relative aux douleurs chez la personne âgée. Tous les deux ans, les
patients avaient été interrogés sur la présence d’une douleur. Si la réponse était positive, ils évaluaient
leur douleur par une échelle verbale simple. Ainsi, 26 % des personnes interrogées
déclaraient souffrir de douleur deux ans avant leur décès. Mais ce pourcentage
devenait égal à 46 % au cours du dernier mois de la vie. Chez les patients
souffrant de pathologie articulaire (principalement l’arthrose), ce sont 60 %
des patients qui en faisaient état alors que seulement 26% des patients
souffrant alors d’autres pathologies étaient concernés, y compris ceux affectés
par un cancer ou une pathologie cardiaque. Et les auteurs de conclure que la
prévalence des douleurs ne serait pas liée au diagnostic de la pathologie terminale :
les patients souffrant d’une pathologie évoluée rapportent des niveaux
significatifs de douleur mais le mécanisme sous-jacent n’est pas encore compris.
Commentaires de l’auteur de ce site : enfin une étude qui confirme notre impression clinique dans ce domaine. La pathologie terminale ne conditionnerait pas forcément la localisation et l’intensité des douleurs. Si des facteurs psychologiques viennent immédiatement à l’esprit, d’autres causes peuvent être soupçonnées, telles qu’un abaissement du seuil de perception et/ou de tolérance à la douleur lors d’une comorbidité ou de l’altération terminale de l’état général.
On estime qu'un adulte américain sur
cinq souffrait de douleur chronique en 2016
(Kuhn,
2018), et 8 % de douleur chronique à fort
impact, définie comme limitant la vie ou
les activités professionnelles la plupart
des jours ou tous les jours au cours des
six derniers mois, selon un rapport du
CDC relatif à 2016.
Selon un rapport de l'Institute of
Medicine (IOM) publié en 2011, la
douleur chronique est un problème de
santé publique de plus en plus
préoccupant aux États-Unis, qui coûte
environ 560 milliards de dollars chaque
année en soins médicaux, en perte de
productivité ou en services aux
handicapés. En plus d'interférer avec les
activités quotidiennes, la douleur
chronique est associée à la dépendance
aux opioïdes, à l'anxiété et à la
dépression, et à une mauvaise qualité
de vie, selon le rapport des CDC.
L'analyse a révélé que les Blancs non
hispaniques présentaient la prévalence
de douleur chronique ajustée selon
l'âge la plus élevée (21 %) parmi les
différents groupes raciaux et ethniques,
bien qu'il n'y ait aucune différence entre
les groupes quant au taux de douleur
chronique à impact élevé. Les anciens
combattants étaient également plus
susceptibles de déclarer des douleurs
chroniques (26 %), mais non des
douleurs chroniques à impact élevé. La
douleur chronique était également plus
fréquente chez les femmes (20,8 %), les
adultes qui occupaient auparavant un
emploi mais ne travaillaient pas
actuellement (29,2 %), les adultes
vivant sous le seuil de pauvreté (29,6 %)
ou près de celui-ci (25,9 %) et ceux
vivant en milieu rural (24 %). Les
adultes ayant au moins un baccalauréat
étaient moins susceptibles que les
personnes ayant tous les autres niveaux
de scolarité d'éprouver de la douleur
chronique.
"Le statut socioéconomique semble
être un facteur commun à de
nombreuses différences entre les sous-groupes en ce qui concerne la
prévalence de la douleur chronique à
impact élevé signalée ici ", ont écrit les
auteurs. "Identifier les populations à
risque est nécessaire pour éclairer les
efforts de développement et de ciblage
de services antidouleur de qualité. "
La bibliographie relative à cette page est
incluse dans l'ordre alphabétique des auteurs à l'adresse suivante : bibliographie.
Revenir au sommaire des
pages relatives à la douleur chez la personne âgée
Ecrivez à l'auteur : pour Bernard
Pradines 
