Retour à la page d’accueil du site : https://www.geriatrie-albi.fr/
Un drame encore tabou
: les contentions
Mesures
de restriction de liberté (MRL) chez les personnes
âgées en établissement et à domicile
Dernière mise à jour le 18 décembre 2023
Exposé du 21 octobre 2022 sur les contentions aux étudiants américains du Curry college du Massachusetts.
Diapos en pdf : https://www.geriatrie-albi.com/Contention-Ambialet21-10-22.pdf

Plan :
A. Définitions des MRL par contentions physiques ou mécaniques
B. Indications et modalités pratiques d'utilisation des MRL
physiques ou mécaniques
C. Littérature professionnelle en langue anglaise : glossaire
D. Propositions de classification des contentions physiques par l'auteur de ce site
E. Prévalence de la contention physique au fauteuil et au lit
F. Accidents et incidents de la
contention physique au fauteuil et au lit
G. Eléments déterminant la prise de
décision : le défi éthique
H. Données de la littérature concernant la contention
physique
II. Les contentions architecturales
A. Définition
B. Modalités pratiques d'utilisation
C. Commentaires
A. Définition
B. Quels médicaments sont employés ?
D. Données de la littérature concernant la contention pharmacologique
IV. Les contentions psychologiques
A. Définition
B. Modalités pratiques d'utilisation
C. Commentaires
VI. Les contentions : une situation anormale qui se prolonge
Introduction
Dans les pays démocratiques qui se font fort d'assurer la libre circulation des personnes, les contentions ou mesures de restriction de liberté (MRL), quelles que soient leur forme, posent d'énormes problèmes, inavoués et encore inavouables. Leur application, jugée potentiellement violente, apparaît de plus en plus comme un manque de respect et un défaut de reconnaissance de la dignité des personnes soignées. La notion de dignité est liée à la contention dans le référentiel de l'HAS de 2021 pour la certification des établissements. Autre exemple, il existe une contradiction entre la charte des personnes âgées dépendantes et le principe des contentions. Le premier référentiel de l’HAS concernant l’évaluation des établissements et services sociaux et médico-sociaux parait en mars 2022 (HAS, 2022). Si le mot contention en est absent, celui de liberté y figure cinq fois.
Les articles 1 et 3 du texte mios à jour en 1996 stipulent en effet :
Article I - Choix de vie
Toute personne âgée dépendante garde
la liberté de choisir son mode de vie.
·
Elle doit
pouvoir profiter de l’autonomie permise par ses capacités physiques et
mentales, même au prix d’un certain risque. Il faut l’informer de ce risque et
en prévenir l’entourage.
·
La famille
et les intervenants doivent respecter le plus possible son désir profond.
Article III - Une vie sociale malgré les
handicaps (extrait)
Toute personne âgée dépendante doit
conserver la liberté de communiquer, de se déplacer et de participer à la vie
de la société.
·
Les
urbanistes doivent prendre en compte le vieillissement de la population pour
l’aménagement de la cité.
·
Les lieux
publics et les transports en commun doivent être aménagés pour être accessibles
aux personnes âgées, ainsi qu’à tout handicapé et faciliter leur participation
à la vie sociale et culturelle.
·
La vie
quotidienne doit prendre en compte le rythme et les difficultés des personnes
âgées dépendantes, que ce soit en institution ou au domicile.
·
Toute
personne âgée doit être informée de façon claire et précise sur ses droits sociaux
et sur l’évolution de la législation qui la concerne.
Autrement dit, "la contention est une solution difficilement acceptable et pose des problèmes éthiques". (L'infirmier(e) et les soins palliatifs: Prendre soin : éthique et pratiques). Ainsi, cette pratique est préoccupante chez les patients incapables de donner leur consentement (Dugerdil et al, 2020)
Allant plus avant, Crutchfield (Crutchfield et al. 2019) avance que l’utilisation de la contention physique éthiquement justifiable exige certaines conditions nécessaires et suffisantes. Ces conditions sont que le médecin ait obtenu un consentement éclairé pour leur application, que leur application soit médicalement appropriée et que la contention soit le moyen le moins restrictif de liberté pour obtenir le bénéfice escompté. C'est une autre question de savoir si leur application est jamais médicalement appropriée, étant donné le manque de preuves de leur efficacité.
Quant au code civil français dans son article 16-3,
il fait référence à toute atteinte à l'intégrité corporelle dont on
sait qu'elle peut être eremise en question lors des contentions
:
Article 16-3 (Version en vigueur depuis le 07 août
2004)
« Il ne peut être porté atteinte à l'intégrité du
corps humain qu'en cas de nécessité médicale pour la personne ou à titre
exceptionnel dans l'intérêt thérapeutique d'autrui.
Le consentement de l'intéressé doit être recueilli
préalablement hors le cas où son état rend nécessaire une intervention
thérapeutique à laquelle il n'est pas à même de consentir. »
Or, les contentions au fauteuil sont rarement bien
acceptées.
Les recommandations consécutives à une conférence de consensus, relatives à la "liberté d’aller et venir dans les établissements sanitaires et médico-sociaux, et obligation de soins et de sécurité" édictées en 2004 par l'ANAES (Agence Nationale d'Accréditation et d'Évaluation en Santé devenue Haute Autorité de Santé en 2012) et la FHF (Fédération Hospitalière de France) sont pour le moins explicites : "la contention est pour le jury une atteinte à la liberté inaliénable d’aller et venir. La contention systématique doit être interdite."
Plus récemment, en septembre 2021, la charte rédigée sous l'égide de Fabrice Gzil
dans son point numéro 2 : "Le respect des libertés devrait donc
toujours rester la règle et les restrictions l’exception. Cela ne veut
pas dire que mettre en oeuvre des restrictions de liberté soit, par
définition, contraire à l’éthique. Mais dans un État de droit, ces
restrictions doivent être strictement nécessaires, subsidiaires,
proportionnées et individualisées. Elles doivent aussi être les plus
brèves possible, être expliquées aux personnes concernées, faire
l’objet d’une réévaluation régulière voire d’un contrôle indépendant et
être mises en oeuvre avec humanité. En aucun cas des incapacités ne
sauraient, à elles seules, justifier une privation de liberté."
Il est possible de distinguer quatre types de contentions :
- Les contentions physiques ou mécaniques : elles
peuvent être appliquées au fauteuil ou au lit du résident.
- Les contentions pharmacologiques ou médicamenteuses : elles utilisent des psychotropes, c'est à dire des médicaments psychoactifs sédatifs.
- Les contentions architecturales.
- Les contentions psychologiques.
A noter qu'une autre préoccupation principale relative aux contentions concerne leur usage en psychiatrie ne concernant pas que les personnes âgées (Kersting et al. 2019), (Välimäki et al. 2022).
Selon Jean-Pierre Jacus, en décembre 2023, il reste encore beaucoup de progrès à accomplir dans ce domaine pour limiter les contentions de tous ordres.
I. Les contentions physiques (ou mécaniques) : elles peuvent
être appliquées au fauteuil ou au lit du résident.
A.
Définitions des MRL par contentions physiques ou
mécaniques
1. L'Encyclopédia Universalis (version DVD 2003) propose les deux définitions suivantes pour le mot "contention". Seule la première s'applique à notre propos :
a) immobilisation d'un malade, d'un animal, pour mieux le soigner.
b) tension intellectuelle importante.
2. Quant à lui, le dictionnaire Logos de Bordas (1976) indique l'étymologie. Ce mot provient du latin contentio = lutte. Les trois définitions proposées sont les suivantes :
a) action de maintenir en place, spécialement un os fracturé.
b) ce qui sert à rendre immobile un animal que l'on veut ferrer ou opérer.
c) effort soutenu dans la tension de certaines facultés : la contention de l'intelligence, de la volonté.
3. Pour Nouvel F. (Nouvel F. et al. 1999), la contention consiste à restreindre, de façon plus ou moins sévère, les initiatives motrices d'un individu.
4. Les recommandations de L'ANAES (Agence Nationale d'Accréditation et d'Évaluation en Santé devenue Haute Autorité de Santé) concernant le contention physique chez la personne âgée (France, octobre 2000, adresse : http://www.has-sante.fr/portail/upload/docs/application/pdf/contention.pdf).
Elles proposent la définition suivante :
"La contention physique, dite passive, se caractérise par l'utilisation de tous moyens, méthodes, matériels ou vêtements qui empêchent ou limitent les capacités de mobilisation volontaire de tout ou d'une partie du corps dans le seul but d'obtenir de la sécurité pour une personne âgée qui présente un comportement estimé dangereux ou mal adapté."
Dans l'annexe 3 de ce document provenant de l'information aux familles en Ohio (USA), deux précisions complémentaires sont apportées, relatives à la difficulté d'enlever la contention et à l'accès impossible ou limité à son propre corps :
"On appelle contention physique l'utilisation de toute méthode manuelle, tout dispositif physique ou mécanique qu'un individu ne peut ôter facilement et qui restreint sa liberté de mouvement ainsi que l'accès à son propre corps."
Cette définition est reprise dans le document émis par la Direction Générale de la Santé, la Direction Générale de l’Action Sociale et la Société Française de Gériatrie et Gérontologie relatif aux recommandations de bonnes pratiques de soins en EHPAD en octobre 2007.
Martinent (Martinent, 2013) fait remarquer que le terme de « contention passive » atténue les effets symboliques de la violence ainsi générée en l’opposant à la contention active.
5. De son côté, le CDRH (Center for Devices and Radiologic Health), organisme dépendant de la FDA (Food and Drug Administration), indique la définition suivante (traduction par l'auteur de ce site) :
"Contention protectrice : un dispositif incluant, mais non limité, à un bracelet de poignet, un bracelet de cheville, un gilet, une mitaine, une veste droite, le maintien de l'ensemble du corps ou d'un membre, ou un autre type d'attache dont le but est médical et qui limite les mouvements du patient dans la mesure nécessaire pour effectuer le traitement, l'examen ou la protection du patient ou d'autres personnes."
6. Fromage (Fromage et al. 2003) donne la définition suivante, à notre avis la plus pertinente pour notre propos :
"L'ensemble des moyens physiques visant à retreindre partiellement ou complètement les mouvements d'une personne et qui nécessitent l'aide d'un tiers pour être enlevés. La contention suppose donc l'intervention d'un tiers à deux moments."
A noter qu'il n'est pas question ici du consentement éclairé de la personne soignée. Cette définition s'applique donc dans les deux cas : avec ou sans l'accord de la personne concernée.
7. Pour Berzlanovich (Berzlanovich et al. 2012), les termes de "mesures de restriction de liberté" ne peuvent être utilisés qu'en l'absence de consentement de la personne soignée ou même contre sa volonté.
8. Une définition se revendiquant internationale (Bleijlevens et al. 2016), a été rédigée à partir de trente-quatre définitions différentes identifiées lors d’une recherche documentaire. Après trois tours de vote, 45 (95,7 %) des 47 experts restants étaient d'accord avec la nouvelle définition proposée : "La contention physique est définie comme toute action ou procédure qui empêche la liberté de mouvement du corps d'une personne vers une position de son choix et/ou un accès normal à son corps par l'utilisation de tout moyen, fixé ou adjacent au corps qu'elle ne peut pas contrôler ou retirer facilement."
9. A noter que
la HAS française publie en 2017 des recommandations en psychiatrie générale où elle
distingue plusieurs types de contentions, dont les contentions physique et
mécanique :
" Contention physique (manuelle) :
maintien ou immobilisation du patient en ayant recours à la force physique".
Contention mécanique : utilisation de tous moyens, méthodes, matériels ou vêtements empêchant ou limitant les capacités de mobilisation volontaire de tout ou partie du corps dans un but de sécurité pour un patient dont le comportement présente un risque grave pour son intégrité ou celle d’autrui. » Les contentions physiques (manuelles) ne sont pas répertoriées comme telles dans la littérature. Peu avouables, elles s’exercent pourtant parfois en dernier recours en cas de refus persistant de tout soin d’hygiène (Pradines B. 2017).
10. Il existe un flou de
définition si une seule barrière de lit est utilisée à d’autres fins que la contention
car la personne garde la liberté de s'extraire de
son lit. Moins
de la moitié des études consultées par Ambrosi en 2021 (Ambrosi et al.
2021) considèrent les barrières de lit comme une contention mécanique. Autre aspect de la difficulté de définition : les barrières ne sont pas seulement un moyen de contention. Elles
peuvent aider le patient à monter ou à descendre de son lit, à s’asseoir (Hélou et al, 2006),
à se tourner ou à se positionner, à accéder aux commandes du lit et à des
objets personnels s’ils peuvent y être disposés (FDA, 2017).
B. Indications et modalités pratiques d'utilisation des MRL physiques ou mécaniques
1. Indications
La
contention mécanique, au fauteuil et au lit, est un moyen d’ultime
recours, qui doit être mis en place lorsque tous les autres moyens
possibles, visant la sécurisation du patient, ont été essayés et se
sont avérés inefficaces (ANSM, 2021)
Les six principaux arguments retrouvés dans la littérature médicale et dans mon expérience sont les suivants :
- risque de chute,
- comportements d’agitation compromettant la
sécurité ou la qualité des soins (indication contestée)
- déambulation jugée excessive (indication contestée)
- nécessité de maintien d'un dispositif médical, en particulier une perfusion intraveineuse, une sonde, un pansement ou une minerve
- interdiction d’appui suite à une opération chirurgicale ou une fracture
- une nouvelle indication s'est faite jour récemment : la contention pour éviter ou limiter les contaminations virales lors de la pandémie de Covid-19 ayant éclos en France au début de l'année 2020 (Lefebvre des Noëttes Véronique, Vieillir n'est pas un crime !), (Okuno, 2021) (Font, 2021). Une publication suisse évoque aussi cette nouvelle difficulté chez des adultes en situation de handicap intellectuel (Dugerdil et al. 2020).
a) La raison la plus souvent invoquée est la prévention des chutes dans l'étude de Retsas (Retsas et al. 1997), dans celle de Karlsson (Karlsson et al. 1998) ainsi que dans celle de Berzlanovich (Berzlanovich et al. 2012) ou de Zanetti (Zanetti et al. 2018).
Dans notre expérience, deux catégories de chutes peuvent être observées au fauteuil et au lit : les chutes passives et les chutes actives.
Au fauteuil, les chutes dites passives sont surtout le fait de l'inconfort ou de la fatigue qui amènent le résident à glisser sur l'assise jusqu'à une position de chute sur le repose-pied. Ainsi, dans notre expérience, le maintien trop prolongé en position assise est-il une cause importante d'inconfort amenant le résident à chuter du fauteuil, généralement par glisse progressive sur l'assise.
Les chutes actives à partir du fauteuil sont
le fait de résidents qui tentent de se lever ou de marcher alors qu'ils en sont
incapables. Bien davantage que les troubles sensoriels ou moteurs, les troubles
cognitifs nous semblent responsables de cette situation. En tout cas, l'instabilité posturale est ici au rendez-vous.
Au lit, la chute dite passive est liée à la désorientation spatiale ou à des troubels visuels qui empêchent le patient d'apprécier sa position dans le lit. La chute active se produit quand le résident manifeste la volonté de descendre du lit malgré son incapacité à se tenir debout ou à marcher.
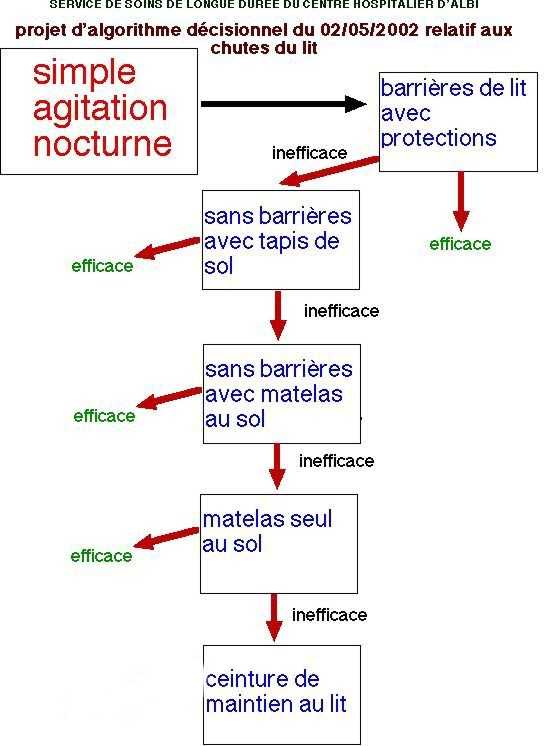
b) Pour Hantikainen (Hantikainen, 1998), ce sont la protection et la sécurité des résidents, ou encore le fait de perturber les autres résidents, ainsi que l'agitation et l'agressivité qui justifient ces mesures. Ces notions sont reprises par l'ANAES en octobre 2000 dans son algorithme de la page 29 (format pdf) et confirmées sous une forme légèrement différente dans le document de la DGAS et de la SFGG d'octobre 2007 relatif aux bonnes pratiques de soins en EHPAD pour personnes âgées dépendantes.
c) Les capacités physiques et cognitives réduites de ces patients sont invoquées par Liukkonen (Liukkonen et al. 1994).
d) Sullivan-Marx (Sullivan-Marx et al. 1999) arrive à la conclusion que les deux facteurs prédictifs de la mise sous contention physique sont une altération cognitive sévère et le risque de chute.
e) Pour Hantikainen (Hantikainen, 1998), il convient d'ajouter le manque de compétence des infirmières, ainsi que la demande des résidents, de leur famille et des médecins.
Nous reproduisons ci-dessous les facteurs explicatifs que nous avons retrouvés dans la littérature et dans notre pratique.
Tableau 1 :
Eléments de justification de la contention physique ou bien corrélés avec elle |
|
sécurité, protection et sécurité de la personne soignée, par exemple Berzlanovich et al. 2012 + nombreuses autres publications, ou protection et sécurité des autres résidents |
|
chutes (Magee et al. 1993) (Brungardt, 1994) (Schleenbaker et al. 1994) (Retsas (1), 1998) (Sullivan-Marx 1999) (Berzlanovich et al. 2012) (Sharifi 2020) (Wang et al. 2020) (Zanetti et al, 2018) |
|
agitation, agressivité (Carveth, 1995) (Brungardt, 1994) (Hantikainen, 1998), impulsivité (Schleenbaker et al. 1994) |
|
perturbation des autres résidents (Hantikainen, 1998) |
|
déambulation (Goldsmith et al. 1995) (Brungardt, 1994). Perturbation de l'environnement, crainte de voir la déambulation conduire le patient dément à l'épuisement, peur de la fugue et des ses conséquences médico-légales. |
|
nécessité importante de soins : perfusion, transfusion, alimentation entérale ou parentérale (Perl et al. 1980) (Brungardt, 1994), soins dentaires (Shuman et al. 1996), risque d'ouverture d'une plaie suturée (Terpstra et al. 1998), (Sharifi 2020) |
|
détérioration cognitive (Evans et al. 1989) (Magee et al. 1993) (Helmuth, 1995) (Schleenbaker et al. 1994) (Sullivan-Marx 1999) |
| confusion mentale (Zhang et al. 2022) |
| chirurgie de la hanche (Casafont et al. 2022) |
|
demande des familles, des résidents, des médecins |
|
mouvements involontaires amples, par exemple des myoclonies risquant d'entraîner une chute du fauteuil |
|
méconnaissance de la législation, absence de législation (Kapp, 1995) |
|
sous-évaluation de l'impact délétère des contentions (Lee et al. 1999) |
|
absence d'une autre solution (Retsas (1), 1998) |
|
pas de remise en cause de la situation existante, routine (Fradkin et al. 1999) (Lee et al. 1999) (Flood, 1995) |
|
résidents plus âgés (Magee et al. 1993) |
| âge, état confusionnel, ventilation artificielle, utilisation d'analgésiques (Gu, 2019) |
| résidents nouveaux dans l'unité (Magee et al. 1993) |
| nombre de personnes âgées et de patients confus pris en charge par l'infirmière (Helmuth, 1995) |
| nombre de personnes âgées par unité de soin (Helmuth, 1995) |
|
incapacité aux transferts (Schleenbaker et al. 1994) |
|
incontinence (Helmuth, 1995) |
|
traumatisme crânien (Schleenbaker et al. 1994) |
|
accident vasculaire cérébral (Schleenbaker et al. 1994) |
|
bas niveau d'indépendance fonctionnelle : score de la MIF à l'entrée (Schleenbaker et al. 1994) |
|
sexe masculin (Schleenbaker et al. 1994) |
|
infirmières ayant des attitudes négatives envers les personnes âgées (sic) : (Helmuth, 1995) |
|
déni de la mort (Fromage et al. 2003) |
|
risque de fugue hors de l'établissement (Berzlanovich et al. 2012) |
| durée de résidence, degré de care dépendance et limitation de la mobilité (Hofmann et al. 2015) |
| bien sûr, il n’est pas question d’abuser de la contention pour des raisons de commodité ou de discipline (Pare à chute, 2018) |
Ces données expliquent la pertinence d'un outil tel que le PRUQ (Perceptions of Restraint Use Questionnaire) dont je donne ci-dessous la version originale en anglais (Thunborg, 2021) et ma traduction personnelle que je propose dans la colonne de droite :
Tableau 2
| PRUQ en anglais |
traduction personnelle |
Q1 Protecting an older person from falling out of bed?
Q2 Protecting an older person from falling out of chair?
Q3 Protecting an older person from unsafe ambulation?
Q4 Preventing an older person from wandering?
Q5 Preventing an older person from taking things from others?
Q6 Preventing an older person from getting into dangerous places or supplies?
Q7 Keeping a confused older person from bothering others?
Q8 Preventing an older person from pulling out catheter?
Q9 Preventing an older person from pulling out a feeding tube?
Q10 Preventing an older person from pulling out an IV line?
Q11 Preventing an older person from breaking open sutures?
Q12 Preventing an older person from removing a dressing?
Q13 Providing quiet time or rest for an overactive older person?
Q14 Providing for safety when judgment is impaired?
Q15 Substituting for staff observation?
Q16 Protecting staff or other patients from physical abusiveness/combativeness?
Q17 Managing agitation? |
Q1 Empêcher une personne âgée de tomber du lit ? Q2 Empêcher une personne âgée de tomber de sa chaise ? Q3 Empêcher une personne âgée d’effectuer des déplacements dangereux ? Q4 Empêcher une personne âgée d’effectuer une déambulation ? Q5 Empêcher une personne âgée de prendre des choses aux
autres personnes ? Q6 Empêcher une personne âgée d'accéder à des endroits ou à des fournitures
ou des matériels dangereux ? Q7 Empêcher une personne âgée confuse de déranger les autres personnes
? Q8 Empêcher une personne âgée de retirer un cathéter ? Q9 Empêcher une personne âgée de retirer une sonde d'alimentation ? Q10 Empêcher une personne âgée de retirer une voie intraveineuse ? Q11 Empêcher une personne âgée d’ouvrir une plaie ou des plaies
suturées ? Q12 Empêcher une personne âgée d'enlever un pansement ? Q13 Permettre des moments de calme ou de repos à une personne âgée
hyperactive ? Q14 Assurer la sécurité de la personne lorsque son jugement est
altéré ? Q15 En remplacement de la surveillance par l'équipe soignante ? Q16 Protéger le personnel ou d'autres patients de la violence physique/de
la combativité de la personne ? Q17 Gérer l'agitation ? |
2. Modalités pratiques
d'utilisation
a) Qui décide de
la pose d'une contention physique ?
A mon arrivée en soins de longue durée en novembre 1991, il était difficile de savoir qui avait posé l'indication : la famille du résident, les infirmières, les aides-soignantes, "l'équipe" ? Une fois mise en place, il était implicite que cette mesure serait irréversible. Depuis lors, les recommandations de 2000 de l'ANAES (HAS) sont venues placer un cadre théorique relativement précis. La contention physique ne doit être instituée et renouvelée que prescrite par un médecin, tracée et remise régulièrement en question. Il n'en ainsi dans de nombreux pays.Toute décision de contention (soumise en France à une prescription médicale : DGS 2007, HAS 2010, HAS 2021) ou d’absence de contention doit être clairement notée dans le dossier du patient pour pouvoir justifier ultérieurement du choix retenu, de la démarche professionnelle qui a permis de mesurer le risque inhérent, des modalités de surveillance et de suppléance mises en œuvre pour pallier l’inconfort ajouté (L'infirmier(e) et les soins palliatifs : Prendre soin : éthique et pratiques). Ainsi une publication française stipule-t-elle que "l'utilisation de contentions physiques, ainsi que chimiques, est soumise à une prescription médicale. C'est une décision médicale, le plus souvent heureusement prise en équipe. Des responsabilités sont engagées lors de sa mise en œuvre" (Carthalade, 2021).
Dans la littérature internationale, la part de
responsabilité des infirmières dans la décision de contention est
prédominante. Ce constat amène plusieurs auteurs à l'évaluation de
leurs
"compétence, attitude et pratique" (Redmond et al. 2022), (Li et al. 2022), (Wang et al.
2022),
Ainsi, le dilemme éthique de la décision demeure implicitement ou explicitement l'apanage des infirmières dans des publications récentes consultées en 2022 :
En Iran, en Espagne, en Jordanie, en Chine en soins intensifs : Salehi (Salehi et al. 2020), Via-Clavero (Via-Clavero et al. 2019, 2020), Suliman (Suliman et al. 2017), (Cui et al. 2019). En Turquie, toujours en soins intensifs, Kisacik (Kisacik et al. 2020) évoque la possibilité de mise en place des contentions par des infirmières sans prescription médicale.
Encore plus proche de notre propos, Wang (Wang et al. 2022) évalue le rôle des diverses disciplines soignantes dans la prise de décision de contentions physiques chez des personnes âgées en établissement. Ainsi, d’après cet auteur, dans une étude menée en soins de longue durée en Chine, seulement 14,72 % des contentions des personnes âgées sont accompagnées d’une prescription médicale. De plus, 77,74% des contentions physiques ont été décidées par des infirmières ou des aides-soignants sans l'intervention d'un médecin. Le même auteur relève des différences dans les connaissances, attitudes et pratique de ces deux catégories soignantes dans le domaine des contentions et appelle à améliorer la formation des soignants.
Toujours en Chine,
Li (Li et al. 2022) estime que la pratique des contentions est insuffisamment
standardisée dans un contexte d'insuffisances de compétence des équipes
soignantes. Indiquant indirectement que les infirmières décident des contentions
physiques, Suzuki (Suzuki et al. 2022) indique qu'un programme de formation
de la qualité des soins peut améliorer les pratiques infirmières dans ce
domaine.
b) le matériel
utilisé et sa justification
De manière
générale
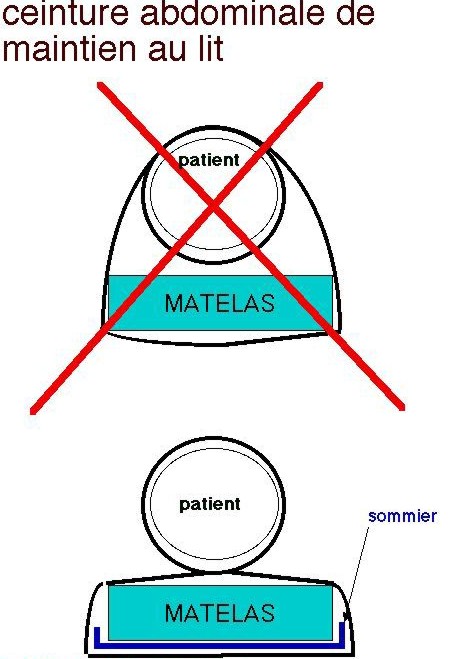
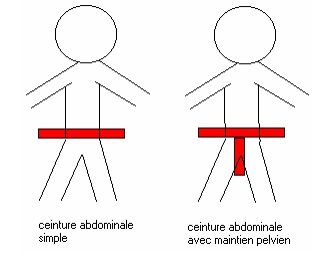
- des dispositifs prévus à cet effet, clairement identifiés comme des moyens de contention tels que les ceintures pelviennes. Représentation schématique des ceintures abdominales et avec maintien pelvien d'après ANSM, 2021.
- des moyens
détournés à des fins de contention, tels qu'un drap utilisé pour sangler une personne
ou bien une attache d'un fauteuil à un radiateur.
c) Au fauteuil, les contentions consistent le plus souvent en l'utilisation de ceintures de maintien, abdominales ou pelviennes. Elles peuvent aussi être réalisées à l'aide de vestes, de gilets, de harnais, ou de vêtements ou encore de draps détournés de leur utilisation habituelle. Un fauteuil à assise profonde peut être utilisé pour rendre impossible toute tentative de retour à la station debout. Un fauteuil dit "coquille" placé en position inclinée vers l'arrière empêchera toute tentative de lever. D’autres pratiques consistent à bloquer les repose-bras d’un fauteuil sous une table inamovible ou encore à rabattre un adaptable sur les cuisses, celui-ci ne pouvant pas être repoussé. Le fauteuil peut être fixé à un support immobile de manière à ne pas être déplacé, par exemple attaché à un radiateur mural. Pour Hamers (Hamers, 2005), une ceinture ou une table sont les artifices les plus utilisés pour la contention physique en position assise.
d) Au lit, ce sont surtout des barrières de lit qui sont utilisées, mais aussi plus rarement des sangles ou ceintures abdominales. Voir le site en anglais (possibilité de demander le catalogue) : http://www.posey.com A domicile, une technique souvent employée consiste à border étroitement le lit en plaçant le pan du drap supérieur et d'une ou de plusieurs couvertures sous le matelas de manière suffisamment inamovible pour immobiliser la personne déjà alitée. Les lits de type Alzheimer, qui peuvent être abaissés davantage que les lits habituels (sommier se trouvant environ à 15 cm du sol), peuvent constituer une contention par l’impossibilité de se relever en station debout. Une équipe (Willery et al, 2011) propose le système SECURIDRAP* qui consiste dans un habillage au lit fixé aux parties mobiles du lit. On lira plus loin les recommandations de l'ANSM pour ces dispositifs.
Dans la brochure de la FDA relative aux contentions au lit par barrières, les justifications suivantes sont avancées. Cette
brochure présente ainsi les avantages de l’utilisation des barrières de lit, ce
qui n'est pas habituel. Surtout, elle distingue nettement le cas où elles
sont utilisées comme une contention.
- aident pour se tourner et se positionner dans le lit,
- permettent d’aider pour monter et descendre du lit,
- procurent un sentiment de confort et de sécurité,
- réduisent le risque de chute du lit lors des transports,
- permettent d’accéder plus facilement aux commandes du lit et à des objets personnels.
Pour Hélou (Hélou et al. 2006), la mise en place d'une seule barrière aidant le patient à s'asseoir n'est pas considérée comme une contention à condition que le lit ne soit pas placé immédiatement contre le mur opposé. Il en serait de même si la mise en place de deux barrières est souhaitée et demandée par le patient lui-même. Pour Hamers (Hamers, 2005), une ceinture ou des barrières de lit sont les artifices les plus utilisés en position de décubitus.
Les barrières sont utilisées éventuellement pour permettre au résident de s'asseoir et surtout pour lui autoriser de se retourner dans le lit de façon autonome. Bien sûr si le résident doit être informé et consentir à cette mesure. Il convient toutefois d'être prudent quant à l'accord du patient qui acquiescera parfois à contrecœur avec une phrase fataliste fréquente telle que : "s'il me les faut, mettez-les" ou bien : "si l'on fait ainsi ici, faites-le."
e) Dans les deux situations décrites
ci-dessus, le patient peut subir une contention au niveau d'un ou des deux
membres supérieurs sous la forme d'une attelle ou d'un bracelet. Cette
éventualité est fréquente lors de soins aigus ou bien au cours d'une affection
intercurrente, le plus souvent pour sécuriser un dispositif de perfusion
intraveineuse périphérique. Mais la sauvegarde d'un autre
dispositif motive parfois leur emploi : sonde urinaire, sonde nasogastrique,
poche de colostomie, sonde d'intubation trachéale, sonde de trachéotomie, sonde
nasopharyngée ou lunettes nasales pour
oxygénothérapie en ventilation spontanée, pansement, suture chirurgicale,
drain, lame, cathéter veineux central, cathéter artériel, sonde
d'entraînement électrosystolique. Leur utilisation
est toujours discutable, souvent inutile pour Leith (Leith BA, 1999). Des mitaines ont été utilisées au cours
des épisodes de prurit pour éviter les lésions de grattage, ou encore pour
éviter l'arrachage des vêtements ou des dispositifs palliatifs utilisés dans la
prise en charge de l'incontinence urinaire et/ou fécale.
Si l'on s'en tient à
la définition de l'ANAES, il convient d'inclure aussi les grenouillères : voir par exemple AMIBIS.
Tableau 3 :
|
Localisation anatomique de la contention physique |
Modalité de contention |
Indications et justifications |
|
main |
mitaine |
éviter les lésions de grattage au cours des épisodes de prurit, éviter l'arrachage des vêtements ou des dispositifs palliatifs utilisés dans la prise en charge de l'incontinence urinaire et/ou fécale. |
|
poignet |
bracelet |
éviter l'arrachage d'une perfusion ou d'un autre dispositif invasif (Galindo-Ciocon, 1993) (Leith et al. 1999) : sonde urinaire, sonde nasogastrique, poche de colostomie, sonde d'intubation trachéale, sonde de trachéotomie, sonde nasopharyngée ou lunettes nasales pour oxygénothérapie en ventilation spontanée, pansement, suture chirurgicale, cathéter veineux périphérique ou central. Ajoutons-y : drain, lame, cathéter artériel, sonde d'entraînement électrosystolique. |
|
membre supérieur |
attelles |
maintien d'une perfusion intraveineuse. |
|
cage thoracique |
veste, gilet, ceinture abdominale placée sous les aisselles, |
maintien forcé au fauteuil, maintien du buste par la veste en cas d'incapacité à maintenir la rectitude du tronc. Dans une enquête effectuée en 1998 en Australie, Retsas (Retsas et al. (2), 1998) retrouve que la veste est le moyen de contention le plus utilisé en institution (25,3 % des cas parmi 2516 personnes âgées contenues par des moyens physiques). |
|
latéralement sur l'ensemble du corps |
barrières de lit, ridelles (au Québec), côtés de lit, |
risque de chute du lit lors d'un mouvement nocturne ou d'une tentative pour se lever. Une autre justification est la demande du patient quant à son autonomie pour se mobiliser. En effet, certains résidents s'aident des barrières avec leurs membres supérieurs, en particulier pour le maintien et les retournements du corps lors des soins ou encore pour accèder à un dispositif : commande du lit, sonnette. Cette dernière possibilité est souvent appréciée positivement par les soignants. |
|
abdomen |
ceinture abdominale ou drap, |
maintien forcé au fauteuil. |
|
pelvis |
ceinture pelvienne, |
maintien forcé au fauteuil, possibilité de dissimulation sous les habits, préservation de la liberté de la partie supérieure du corps, possibilité de s'aider de ce dispositif pour les transferts passifs ou assistés. |
|
au-dessus des cuisses |
table ou adaptable fixés ou bloqués en regard du fauteuil ou de la chaise, barre de maintien au fauteuil, butée centrale sur le siège, inclinaison postérieure de l'assise. |
maintien forcé au fauteuil par impossibilité de se lever. |
|
face postérieure des cuisses et creux poplités |
traversin fixé dans un drap, au fauteuil, sous les genoux, |
pourrait limiter le glissement (Benteyn et al. 2000) |
|
chevilles |
attaches sous la forme de bracelets |
malade agité, en particulier en soins aigus, ou bien pour une attitude agressive utilisant les membres inférieurs |
|
toutes localisations |
attaches, courroies, bandes, |
attaches possibles au niveau des jambes, bras ou taille (Lejeune et al. 2000) |
|
lit de type Alzheimer, |
impossibilité de se lever du lit |
|
|
grenouillère , système SECURIDRAP* |
éviter le déshabillage itératif et manipulation des excrétions. |
|
|
contentions physiques atypiques "cachées" ou "déguisées" |
souliers enlevés, lunettes ôtées, canne ou déambulateur enlevés. |
limiter ou empêcher la mobilité.
|
C. Littérature
professionnelle en langue anglaise : glossaire
Du fait du grand nombre de publications sur ce thème en langue anglaise, nous fournissons un court glossaire ci-dessous pour faciliter leur lecture.
|
En anglais (ou américain) |
En français |
|
anklet |
bracelet de cheville |
|
armchair |
fauteuil |
|
bed |
lit |
|
bedrails |
barrières de lit, ridelles (au Québec), côtés de lit |
|
belt |
ceinture |
| chemical restraints |
contention pharmacologique |
|
crotch |
dispositif intéressant l'entrecuisse |
|
elderly |
personne âgée |
|
death |
mort, décès |
|
fall |
chute |
|
harness |
harnais |
|
lap boards |
barres de maintien au fauteuil |
|
mechanical restraints physical restraints |
contentions physiques |
|
mitt |
mitaine |
|
pharmacological restraints |
contentions médicamenteuses |
|
psychotropic drugs psychotropic medications |
médicaments psychotropes |
|
restraints |
contentions (dans ce contexte) |
|
to tie down |
attacher |
|
seclusion |
isolement |
|
sheet |
ici : drap |
|
strap |
attache, sangle. |
|
suit |
ici : ensemble vestimentaire complet (combinaison) |
|
vest |
gilet |
|
wandering |
déambulation |
|
wrist |
poignet |
|
wristlet |
bracelet |
D. Propositions de classification des contentions physiques
par l'auteur de ce site
Tableau 5 : contentions physiques
|
Selon la volonté
du patient : le consentement |
Contention demandée par le
patient : "je veux ma ceinture" telle la ceinture de sécurité
d'une automobile. |
|
Contention acceptée par le patient : "il paraît qu'il me la faut". |
|
|
Contention refusée par le patient : "enlevez moi ça !" |
|
|
Selon la situation du patient |
Entrée en service protégé qui empêche les résidents de sortir librement à l'extérieur. |
|
Contention au fauteuil. |
|
|
|
|
Selon l'apparence de la contentio |
Contention sous la forme d'un dispositif apparent : ceinture, harnais... |
|
Contention "déguisée" ou indirecte : lit ou fauteuil dont il est impossible de s'extraire ou de se relever. |
|
|
Selon les grandes indications retenues par l'algorithme de l'ANAES en octobre 2000 (page 29) et par l'algorithme des recommandations de bonnes pratiques de soins en EHPAD en octobre 2007 (page35). Ce dernier précise que la contention n'est pas indiquée si le trouble n'est pas dangereux pour le sujet ou pour les autres. |
Risque de chutes : à notre avis indication excessive sans précision supplémentaire. Lui préférer : chutes fréquentes, graves, immédiates dès le lever du fauteuil dans une trajectoire de mobilité sans perspective de récupération. |
|
Déambulation excessive : à notre avis indication trop étendue de principe. |
|
|
Agitation : à notre avis indication excessive de principe. |
|
|
Agressivité : à notre avis indication excessive de principe. |
|
|
Selon la situation du service de soins |
Nombre insuffisant de
personnels. (Abraham et al. 2021) |
|
Formation insuffisante des personnels, en particulier par la méconnaissance des recommandations. |
E. Prévalence de la contention physique au fauteuil et au lit
Selon l'ANAES (Agence Nationale d'Accréditation et d'Évaluation en Santé, référentiel d'octobre 2000 déjà cité), en établissement de long séjour pour personnes âgées, la prévalence de la contention variait de 19 à 84,6 %.
Depuis lors, de nombreux auteurs font état de pourcentages variables (Wang et al, 2020) (Scheepmans et al. 2020).
Les contentions mécaniques
sont plus fréquentes en cas de démence (Elyn et al, 2019).
A domicile, en
2020, Scheepmans (Scheepmans et al. 2020) retrouve, en fonction de la définition
utilisée, des prévalences variables : 7% (Hamers et al. 2016),
9.9% (Beerens et al. 2014) et
24.7% (Scheepmans et al. 2017, 2018).
Mais la prévalence des contentions physiques chez la personne âgée souffrant de
troubles cognitifs est estimée à 38% (95% CI 35–42) (Moermans et al. 2018).
En
2018, un
auteur belge, Moermans (Moermans et al. 2018) introduit la notion de
"involontary treatment" que je traduis volontiers par traitement non
désiré à domicile englobant :
- les contentions physiques
- les mesures pharmacologiques
: antidépresseurs, sédatifs
- les soins imposés
et les médicaments cachés
Cette classification me semble discutable car ne différenciant pas un traitement éventuellement utile et accepté de celui qui est inutile et/ou imposé. Elle a toutefois le mérite de révéler que des soins non consensuels étaient le plus souvent utilisés (73 % ; IC à 95 % 70-77), les contentions physiques étant présentes dans 38 % des cas (IC à 95 % 35-42). L'utilisation d'un traitement non désiré était associée à la dépendance pour les activités de la vie quotidienne (OR 1,50 ; IC à 95 % 1,33-1,69), aux troubles cognitifs (1,39 ; IC à 95 % 1,25-1,55), au fardeau des aidants naturels (OR 1,05 ; IC à 95 % 1,01 -1,10) et au vieillissement (OR 0,97 ; IC à 95 % 0,95-0,99). Les aidants naturels (71 %), suivis des médecins généralistes (47 %) ont le plus fréquemment demandé le recours aux soins non désirés et les infirmiers (81 %) l'ont majoritairement appliqué.
Une étude chinoise (Wang et al. 2020) relève que la prévalence des contentions physiques dans six établissements de soins de longue durée en Chine était de 25,83 %. La ceinture abdominale (55,47 %) et la contention des poignets (52,83 %) sont les plus fréquemment utilisées. Seulement 61,51% des contentions physiques ont été effectuées avec un consentement éclairé et signé. 71,70 % des contentions physiques ont été justifiées par la prévention des chutes, 89,06 % des contentions physiques restaient sans documentation infirmière et 13,58 % des personnes âgées concernées présentaient des complications physiques.
En Espagne, une étude publiée en 2017 (Estevez-Guerra et al. 2017) retrouve que la prévalence des résidents avec au moins une contention physique était de 84,9 % (IC à 95 % : 81,7-88,1), avec une variabilité entre les centres de 70,3 à 96,6 % (valeur p du test de Kruskal Wallis < 0,001). Les deux barrières latérales de lit étaient le plus souvent utilisées (84,5 ; IC à 95 % : 81,1-87,9), mais d'autres types de contention étaient également fréquemment utilisés. L'analyse multivariée a montré que le degré d'atteinte fonctionnelle augmentait la probabilité de recours à la contention. Une association significative a également été trouvée entre l'utilisation de la contention et l'état cognitif altéré des résidents.
La fréquence d’utilisation des barrières demeure très élevée, supérieure à celle de la contention au fauteuil (Estévez-Guerra, 2017), (Lee at al, 2021).
Karlsson (Karlsson
et al. 1998) relève vingt-neuf pour cent de patients avec contention physique
dans les institutions suédoises étudiées par cet auteur. La contention serait
moins fréquente en service chronique que dans les services de soins aigus
(Bryant et coll.). A Queensland en Australie, Retsas (Retsas et al. 1997)
retrouve 23,6% de patients contenus par des moyens physiques au moment de
l'étude (1536 parmi 6500). Cet auteur établit une différence entre les
contentions au fauteuil (ceintures de maintien : 23,7%) et les barrières de lit
(38,2%). Evans fait état d'une prévalence variant de 6% à 86% (Evans et al.
1989). Castle (Castle, 2000) évoque une prévalence de 20% dans les
"nursing homes", comparable à celle du Service de Soins de Longue
Durée d'Albi à la même date. Le pourcentage de 32% est retrouvé par Magee
(Magee et al. 1993), taux comparable à celui d'autres études au dire de cet
auteur.
Dans un article
paru en 2019, des auteurs toulousains (Elyn et al, 2019) étudient la fin de
la vie de résidents déments et non déments dans les EHPAD de la région
Occitanie (France). Il s’agissait d’abord de comparer la situation des
résidents qui décédaient dans les six mois selon qu’ils étaient ou non déments.
Le qualificatif de démence semble attribué avec trop de parcimonie par les
enquêteurs de terrain car seuls 42% des résidents étaient considérés comme
déments au lieu des 75% attendus dans la littérature. Sans surprise, les
résidents ayant reçu un diagnostic de démence présentaient davantage de
troubles du comportement productifs que les autres. La contention est encore
largement utilisée puisque présente chez 46,8% des résidents dans les six
derniers mois de la vie. Elle est davantage employée chez les résidents déments
(55,4 % vs 38,6%). Les barrières de lit sont considérées comme une contention mais les
résultats ne sont pas présentés sous lea forme d'une ventilation des types respectifs des contentions
employées.
Les antalgiques sont utilisés chez plus de 40% des résidents étudiés. Ces
substances semblent moins employées pour les déments que pour les non-déments,
ce qui est statistiquement significatif pour les opioïdes dits faibles. Alors
qu’un quart des patients déments émettent une plainte douloureuse, seulement un
tiers d’entre eux reçoivent des opioïdes forts. Les auteurs soupçonnent que
cette situation est à l’origine de troubles du comportement liés à une douleur
mal reconnue ou mal maîtrisée.
En 2020 et 2021, la pandémie de la Covid-19 provoque une majoration des
contentions à prédominance mécanique (Okuno et al, 2021) (Font et al, 2021) et architecturale afin de limiter
les contacts entre résidents. Une situation aggravée par la séparation forcée de leurs proches (
Lefebvre
des Noëttes, 2021) (Bruneau, 2022).
2. Evaluations dans le service de Soins de Longue Durée du Centre Hospitalier d'Albi entre 2000 et 2008 : une amélioration possible en chiffres
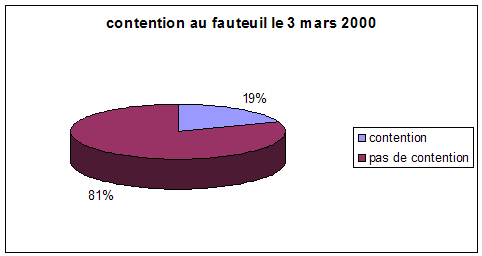
Graphique 1. Usage de la contention au fauteuil par une ceinture pelvienne le 3 mars 2000, le 31 octobre 2005 et le 12 juin 2008 dans le service de Soins de Longue Durée du Centre Hospitalier d'Albi.
en bleu : contenus
en violet : non contenus
(purple : those who must be
restrained on their armchair, blue : those who are restrained by the mean of a
restraining belt.)
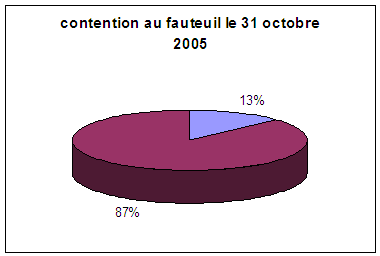
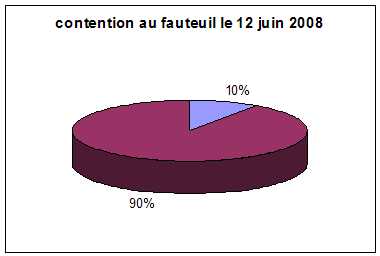
Ci-dessous la prévalence des barrières de lit dans le
service de SLD d'Albi entre 2000 et 2008. A noter que la prévalence des contentions
au lit est plus importante qu'au fauteuil, ce qui est retrouvé aussi par Hofmann
en Suisse (Hofmann et al. 2015)
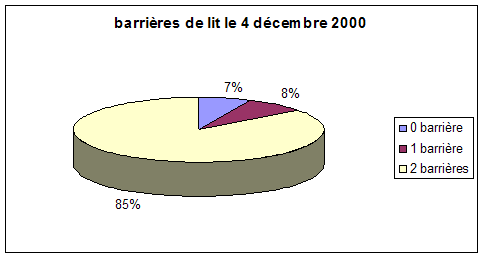
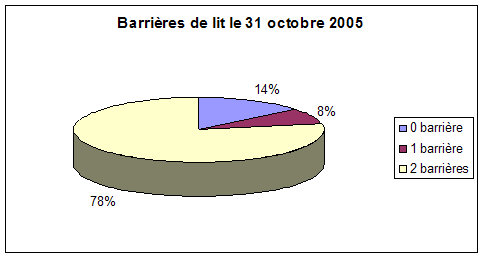
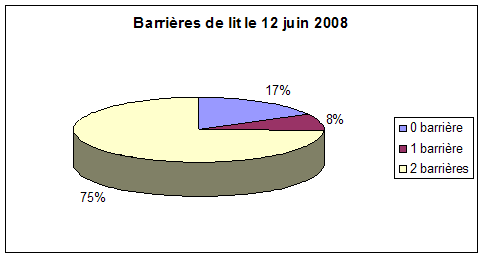
Graphique 2. Utilisation barrières de lit dans le service le 4 décembre 2000, le 31 octobre 2005 et le 12 juin 2008. Bien qu’en évolution favorable, la contention au lit par des doubles barrières est encore trop fréquente.
Ci-dessous :
En blanc : deux barrières de lit
En bleu : pas de barrière
En violet : 1 barrière de lit
(white
: those who must be restrained by two bedrails, blue : those who
are never restrained by bedrails, purple : those who are retrained by
one bedrail only.)
F. Accidents et incidents de la contention physique au fauteuil et au lit ainsi que leur prévention
Parker et coll. (Parker et al. 1997) évoquent le risque mortel des barrières de lit. Les auteurs rapportent et décrivent le mécanisme de 74 cas mortels déclarés aux Etats-Unis pendant une période de quatre ans de 1993 à 1996 aux Etats-Unis. Pour notre part, nous avons constaté un décès consécutif à un crush syndrome par compression, les membres inférieurs étant restés bloqués dans les barrières.
Une variante peu connue du décès du patient entre une barrière de lit et le matelas est liée à l'utilisation d'un matelas à air à gonflage intermittent. Cette situation a été jugée responsable de 21 décès d’après Miles (Miles, 2002). Le mécanisme en est une mauvaise position du malade qui se retrouve coincé contre la barrière lors du gonflement du matelas à air après qu’il a glissé au contact de la barrière à la faveur d’un dégonflement.
De manière plus légère, nous avons dû soigner des dermatoses de contact liées au métal des barrières.
Comme dans le domaine de l'inefficacité des contentions, il est possible d'affiner la connaissance des accidents en consultant la banque de données "MAUDE" (Manufacturer and User Facility Device ExperienceDatabase ) du CDRH (Center for Devices and Radiologic Health) de tous les accidents survenus depuis 1990 qui ont fait objet d'une signalisation aux Etats-Unis.
Entre 1985 et 2005, la FDA (Food and Drug Administration) a enregistré 691 incidents ou accidents liés aux barrières de lit aux USA. Parmi eux, 120 ont été suivis de blessures non mortelles mais 413 ont entraîné la mort du patient. La plupart des malades étaient des personnes âgées fragiles et désorientées.
Ainsi, une brochure éditée par cet organisme, mise à jour
en mars 2006, résume les avantages et risques de ces dispositifs. Elle est jugée d'actualité en 2017
- étranglement, suffocation, blessure corporelle ou même décès quand les patients ou une partie de leur corps sont piégés entre les barres ou bien entre les barres et le matelas,
- blessures sérieuses quand les patients enjambent les barrières et tombent du lit,
- contusions cutanées, plaies et éraflures,
- genèse de comportements d’agitation quand les barrières de lit sont utilisées comme des contentions,
- sentiment d’isolement ou de limitation sans nécessité,
- empêchement, pour les personnes qui sont aptes à sortir du lit, de se livrer aux activités habituelles de la vie quotidienne telles qu’aller à la salle de bains ou aller chercher quelque chose dans un placard.
Par
ailleurs, cette brochure énumère des recommandations pour éviter
les accidents liés aux barrières. La première est de tenter d'éviter
leur usage.
La plupart des patients peuvent être au lit en toute sécurité sans barrières de lit.
- Utilisez des lits qui peuvent être surélevés et abaissés près du sol pour répondre aux besoins des patients et des soignants.
- Maintenez le lit dans la position la plus basse possible avec les roues bloquées.
- Lorsque le patient risque de tomber du lit, placez des matelas à côté du lit, tant que cela n'augmente pas le risque d'accident.
- Utilisez des aides au transfert ou à la mobilité.
- Surveillez fréquemment les patients.
- Anticipez les raisons pour lesquelles les patients sortent du lit, comme la faim, la soif, le fait d'aller aux toilettes, l'agitation et la douleur ; répondez à ces besoins en offrant aliments liquides, en prévoyant de nombreuses toilettes et en proposant des interventions apaisantes et un soulagement de la douleur.
- Lorsque des barrières de lit sont utilisées, effectuez une évaluation continue de l'état physique et mental du patient ; surveillez de près les patients à haut risque. Considérer ce qui suit:
- Utilisez un matelas de taille appropriée ou un matelas avec des bords en mousse surélevés pour éviter que les patients ne soient coincés entre le matelas et la barrière.
- Réduisez les espaces entre le matelas et les barrières latérales.
En France, l'AFSSAPS devenue ANSM
en 2012 publie des recommandations le 28 février 2011.
La HAS publie en 2017 des
recommandations concernant les contentions en psychiatrie générale.
Extrait :
La contention mécanique n’est pas
sans risque. Elle peut conduire à des complications/atteintes physiques
et psychologiques, telles que :
- La lutte du patient contre la contention pouvant entraîner des
blessures, aggraver les troubles psychiques et augmenter l’agitation du
patient susceptible de conduire parfois à la rupture du dispositif
médical de contention et au détachement du patient ;
- L’immobilisation du patient en position de décubitus prolongé ou
l’appui prolongé pouvant conduire à une perte musculaire, un risque
d’escarres (cf la conférence de consensus «Prévention et traitement des
escarres de l’adultes et du sujet âgé» HAS, novembre 2001), une
constipation, une thrombophlébite, une inhalation par régurgitation,
une déshydratation, une dénutrition, des troubles urinaires, des
troubles respiratoires, des complications cardiovasculaires,
ostéo-articulaires et musculaires ;
- Un mauvais positionnement prolongé pouvant entraîner des raideurs ou une perte de la mobilité articulaire ;
- La vulnérabilité du patient contenu par rapport à un tiers et en cas d’incendie.
Comment expliquer la difficulté à supprimer les barrières de lit ou à diminuer leur usage, même lorsqu’elles ne s’avèrent pas nécessaires ? Outre les avantages décrits ci-dessus, les barrières de lit équipent systématiquement les lits des résidents, contrairement à la contention au fauteuil qui doit être installée de surcroît. De plus, la surveillance d'un résident dans son lit est plus problématique car ce dernier se trouve par définition dans sa chambre, donc souvent hors de vue des soignants ou des visiteurs. La tentation de mettre en place un dispositif "de sécurité" sera donc plus grande. Pendant la nuit, les résidents se trouvent dans leur lit. Or, cette période est la plus démunie en personnel, phénomène aggravant. Les barrières de lit permettent parfois de mieux caler un oreiller ou des coussins de confort. Par ailleurs, la majorité des résidents sont concernés par les barrières. Un effet "boule de neige" ou d'automatisme conduit donc à relever les barrières par principe, geste encore plus facile que l’installation de la contention au fauteuil. La prescription médicale est encore inconstante. Si elle est proposée sous la forme d'une abstention, elle n'est pas pour autant honorée tant les habitudes et les craintes sont fortes. Contrairement aux recommandations, ce thème n’est pas encore toujours abordé avec le résident et sa famille. Enfin, leur aspect positif exposé plus haut (aide aux mobilisations, support d’objets …) joue aussi un rôle dans leur emploi.
Il
est de bon ton de condamner toute forme de contention physique ou
médicamenteuse chez les personnes âgées. Pourtant, il est plus facile
d'être
affirmatif sur ce point dans des conférences ou des écrits sur
l'éthique que
d'avoir une attitude satisfaisante sur le terrain. L'objectif de
libération
des personnes âgées doit être d'abord poursuivi comme un idéal. En
effet, si
la question ne devrait pas se poser quand le patient peut déambuler, le
problème est plus complexe lorsqu'il s'agit de personnes dont le simple
maintien au fauteuil est malaisé et qui présentent des chutes immédiates à la
moindre tentative spontanée de passage de la
position assise à la position debout. Ainsi, la quasi-totalité des
résidents sont "levés" ou plutôt assis au fauteuil de
manière quotidienne. Une conséquence de cette politique est la
nécessité d'un
maintien adapté pour certains d'entre eux du fait d'une chute survenant
immédiatement après le lever du fauteuil. Cette situation est pour nous
la
seule indication de la contention, au moins de manière transitoire.
Encore faut-il s'assurer que le maintien forcé au fauteuil n'est pas
indiqué par l'inconfort de la position assise qui risque d'être imposée
par la contention !
La pression de la famille va souvent dans le sens d'attacher par peur de la chute, par objectif sécuritaire. La famille pourra dire : "là où elle était, on l'attachait". Cette attitude est retrouvée par Koopmans (Koopmans et al. 1998). Cet auteur avait envoyé un questionnaire aux familles des résidents concernant les contentions. Une majorité de réponses préférait la sécurité à la liberté de leur parent.
Une
information de toutes les familles est donc indispensable dès l'entrée
en établissement de longue durée tels qu'USLD OU EHPAD. En voici
un exemple en Ile-de-France : https://www.iledefrance.ars.sante.fr/system/files/2018-08/Mooc5_Info_contention_familles_16.pdf
Pour les soignants, c'est la culpabilité en cas de chute et la crainte des
poursuites médico-légales qui les amène à contenir trop facilement les patients. Les
soignants pourront s'exprimer ainsi : "on n'est pas assez nombreux pour
les surveiller", "la famille veut qu'on l'attache", "la
famille va nous le reprocher", "cette résidente me fait peur".
En 2019, l'OMS attire l'attention sur l'association entre isolement et contentions, en particulier "dans de nombreux services de santé mentale, mais aussi comme forme de punition" (WHO, 2019).
En 2020, Chou (Chou et
al. 2020) tente d’évaluer l'effet négatif de l'utilisation
de la contention physique dans les suites de l’hospitalisation des patients
âgés.
Il s’agit de sujets âgés de 65 ans et plus qui ont été admis entre avril et décembre 2017 dans un hôpital de Taïwan.
4 352 participants
(âge moyen 78,7 ± 8,7 ans, 60,2 % d’hommes) ont été inclus et 8,3 % ont subi
une contention physique. Les résultats de la régression logistique multivariée
ont montré que les sujets soumis à des contraintes physiques étaient plus à
risque de déclin fonctionnel (risque relatif ajusté 2,136, intervalle de
confiance à 95 % 1,322-3,451, p = 0,002), des séjours hospitaliers plus longs (risque
relatif ajusté 5,360, intervalle de confiance à 95 % 3,627-7,923, p<0,001)
et mortalité (risque relatif ajusté 4,472, intervalle de confiance à 95 %
2,794-7,160, p<0,001) après ajustement pour les covariables.
Ainsi l'utilisation de contraintes physiques pendant l'hospitalisation a
augmenté le risque de suites hospitalières défavorables, telles qu'un déclin
fonctionnel, une durée d'hospitalisation plus longue et une mortalité accrue.
Il convient toutefois de rester prudent devant ces résultats du fait d’une
possibilité de causalité inverse.
G. Eléments déterminant la prise de décision : le défi éthique
La contention physique devrait être le dernier recours
dans les indications envisagées (Bachmann et al. 2022)
a) Le consentement de la personne âgée doit toujours être recherché, ce qui ne va pas encore de soi en pratique. C’est la dimension subjective et éthique trop souvent oubliée.
Notre attitude sera différente :
- si la personne âgée est en mesure de comprendre la situation et de s’exprimer, ne supporte pas la contention et souhaite explicitement ou implicitement prendre le risque d'une chute. Dans ce cas, nous n'avons pas légalement le droit de lui imposer une telle mesure (loi dite Kouchner du 4 mars 2002).
- ou à l’opposé si le dispositif est bien supporté, voire demandé par une personne qui s'y est accoutumée et dont la présence la rassure, comparable à une ceinture de sécurité en voiture. Aussi choquante soit-elle en apparence, cette dernière considération n'est pas la justification d’une réalité insupportable, mais bien un désir clairement exprimé par nombre de personnes âgées.
b) L’aspect dynamique de la situation, la trajectoire, doivent être considérés : une personne âgée souffrant d'une pathologie aiguë ou venant de subir une intervention chirurgicale est susceptible de retrouver la marche et l’équilibre si ces fonctions étaient auparavant conservées. Même si le risque de chuter, voire la chute, est inévitable dans ces situations, la contention obérerait toute reprise de la marche. Il s'agit d'un risque à courir (balance bénéfice/risque) dont l'explication à la famille ou aux proches du résident est souvent laborieuse mais indispensable. En pratique il est rare que la reprise de la marche puisse s’effectuer sans chute, donc sans risque. Si celui-ci n’est pas couru, la contention viendra mettre un pont final à la mobilité du sujet.
A l'opposé se trouve le cas d'une personne parvenue aux stades avancés d’une démence déjà grevée d’un handicap lourd apparu progressivement et sans perspective d’amélioration, personne qui devient souvent indifférente à la contention. Le contexte fonctionnel et chronologique est donc déterminant dans la conduite à tenir.
c)
Toutes les solutions de substitution, toutes les alternatives doivent être obligatoirement envisagées pour la contention mécanique selon le
référentiel de 2021 de l'HAS pour la certification des établissements.
Elles doivent être envisagées, sachant que les personnes qui reprendront une autonomie d’équilibre et de marche sont toujours exposées à subir une chute. Dans notre expérience, cette dernière est constante avant que la stabilité soit à nouveau retrouvée, y compris avec l’aide d’une réadaptation, souvent après un épisode aigu intercurrent. L’analyse des causes, mécanismes et conséquences des chutes prend ici toute son importance. A ce propos, voir les recommandations de l’HAS d’avril 2009.
e) Il existe chute et chute. Certains patients chutent sans conséquence car ils ont encore la possibilité d'amortir leur chute. D'autres tombent lourdement sans aucun réflexe parachute.
f) Le dispositif de maintien doit être spécifique, sûr, confortable et discret. Nous avons enfin réussi dès 1998 à bannir le drap de lit enroulé autour du tronc du résident, au même titre que l'utilisation de tout matériel non conforme, non homologué.
g) La contention, comme tout acte thérapeutique important doit devenir constamment d'indication médicale en accord avec les recommandations américaines (OBRA, 1987) et françaises (ANAES, 2000). Celle-ci implique une concertation préalable avec les autres membres de l'équipe soignante et des conversations sur ce thème avec la famille du résident. Ces entretiens sont indispensables. Toute décision dans ce domaine doit être considérée comme importante et ne devrait plus être prise de façon "sauvage". Il s’agit ici d’apprécier le rapport bénéfice-risque. La contention devrait être levée aussi souvent que possible.
h) Nous proposons le tableau suivant pour analyser les facteurs favorisant ou défavorisant la contention au fauteuil :
|
|
favorisant la contention |
défavorisant la contention |
|
|
fauteuil (Benteyn et al. 2000) |
assise du fauteuil |
plate, glissante, trop étroite, trop large ou trop profonde, trop dure, non réglable en inclinaison : ce dernier facteur est déterminant dans le confort et la stabilité passive du résident au fauteuil. |
réglable en inclinaison et en hauteur, confortable |
|
coussin sur l'assise |
pas de coussin ou bien présence d'un coussin inconfortable, inadapté, glissant sur l'assise. |
coussin confortable, prévu spécifiquement pour cet usage, avec répartition correcte de la pression (type antiescarres à plots ou alvéoles, au mieux de type ergonomique), ne glissant pas sur l'assise. Un dispositif antiglisse entre l'assise et le coussin peut être essayé mais il existe un risque de placement inversé qui entraîne une chute. |
|
|
marchepied |
dont la forme ne permet pas l'appui à plat des pieds, à réglage unidirectionnel, fixe en hauteur, autorisant la bascule du fauteuil en cas d'appui important du résident. |
de volume régulier, réglable dans les plans de l'espace, escamotable en cas d'appui important du résident |
|
|
repose-bras |
non réglables en hauteur, permettant la glisse du membre supérieur entre le dossier du fauteuil et le repose-bras, durs, inconfortables |
réglables, confortables, ne laissant pas d'espace significatif avec le dossier du fauteuil. |
|
|
cale-troncs et cale-têtes |
absents ou inadaptés |
présents et réglables |
|
|
égale pour tous les résidents, de durée relativement longue |
adaptée à chaque résident, éventuellement de durée très courte. Un malaise est toujours possible dans les minutes suivant la mise au fauteuil. L’hypotension orthostatique en est souvent la cause. La fatigue, quant à elle, survient parfois en quelques dizaines de minutes. Elle peut aller jusqu’à l’épuisement si la personne est maintenue malgré son apparition. |
||
|
peu nombreux, peu formé |
assez nombreux, sensibilisé, formé (Bradley et al. 1995) (Middleton et al. 1999), sensible à la responsabilité éthique, ayant de la dignité du résident une notion défavorable à la contention |
||
|
pas d'animation proposée |
l'animation permet une occupation et une surveillance implicite dans l'intérêt des résidents |
||
|
peureuse, démagogue, incompétente, absente, faisant montre d’un clientélisme consistant à entériner toutes les craintes des familles et/ou des personnels, y compris les peurs irrationnelles, |
formée, dynamique, présente, à l’écoute, sensible à l’inconfort des résidents |
||
|
non informées des risques de la contention, absence d’adhésion à des objectifs, à un « projet de vie », à une politique de service pourtant clairement communiquée, en particulier lors de l'entrée du résident |
famille coopérante, ouverte, impliquée, souhaitant s’informer, entretenant des discussions fréquentes avec les professionnels de l’établissement. |
H. Données de la littérature concernant la
contention physique
1.
Les recommandations françaises (Pradines B et al, 2022)
Tableau 7.
|
Date |
Source |
Titre et lien |
|
Octobre 2000 |
ANAES (devenue HAS en 2004) |
|
|
Novembre 2004 |
ANAES-FHF |
|
|
Juin 2005 |
HAS |
Contention physique de la personne âgée. |
|
Octobre 2007 |
DGS-DGAS-SFGG |
|
|
Juin 2009 |
HAS-SFGG
|
Évaluation et prise en charge des personnes âgées faisant
des chutes répétées |
|
Février 2011 |
AFSSAPS (devenue ANSM en 2012) |
|
|
Février 2017 |
HAS |
Contention mécanique en psychiatrie générale. |
|
Septembre 2021 |
HAS |
Manuel de
certification des établissements de santé pour la qualité des soins |
|
Novembre 2021 |
ANSM |
Recommandations
pour assurer la sécurité des patients nécessitant une contention médicale. |
2. La contention physique est-elle inévitable ?
Pour Janelli (Janelli et al. 1991), bien que l'on assiste à une diminution des contentions mécaniques et physiques en service de long séjour, il y aura toujours quelques patients qui nécessiteront ces mesures.
Pour notre part, nous ne savons pas encore répondre définitivement à cette question. Nous sommes seulement convaincus qu'une diminution significative peut encore être accomplie. Plusieurs facteurs devront y contribuer dans des domaines aussi différents que la prise en charge des pathologies initiales ou intercurrentes, les fauteuils utilisés ou le choix réfléchi de la liberté du résident. Dans tous les cas, une politique trop rapide pourrait entraîner une réaction qui maintiendrait le statu quo.
Les recommandations de l'ANAES d'octobre 2000 sont certes discutables, en particulier dans l'arbre décisionnel de la page 29. Toutefois, elles représentent à ce jour une base indispensable, particulièrement pour inventorier les alternatives à la contention physique.
A noter des indications particulières à la psychiatrie : contentions en urgence, crainte de voir le patient se suicider ou attenter à sa propre intégrité. Une vidéosurveillance permanente ou la présence d'une personne est obligatoire en secteur psychiatrique mais non en établissements pour personnes âgées en Allemagne (Berzlanovich et al. 2012). Nous n'abordons pas ces aspects dans cette page.
Les contentions sont bien souvent utilisées, suite à des menaces d'ordre judiciaire de la part de proches des résidents. Si cette solution est choisie, la balance bénéfices/ risques doit pencher côté bénéfices, notamment suite à plusieurs chutes ayant induit des conséquences fâcheuses (transfert aux urgences, fractures, hospitalisations...).
3. Quelle est l'efficacité de ces pratiques ?
Capezuti (Capezuti et al. 1998) conteste l'efficacité de la contention en termes de chutes et de blessures liées aux chutes. Des accidents d'inefficacité des contentions, parfois mortels, ont été décrits, surtout en réanimation. L'extubation ou la décanulation de la trachéotomie peuvent être à l'origine du décès du patient. Pour en savoir plus, consulter la banque de données "MAUDE" (Manufacturer and User Facility Device Experience Database) du CDRH (Center for Devices and Radiologic Health) de tous les accidents survenus depuis 1990 qui ont fait objet d'une signalisation aux Etats-Unis.
4. Quels sont les risques de ces pratiques ?
La revue des incidents et accidents de matériovigilance déclarés à l’ANSM, sur la période du 1er janvier 2011 au 10 décembre 2019, sur des dispositifs médicaux de contention, a permis de faire le point sur les dispositifs médicaux de contention au fauteuil et au lit.
Parmi les
contentions connues, mécaniques,
architecturales, médicamenteuses et psychologiques, la première d’entre
elles est la plus susceptible d'entrainer le décès de personnes, en
particulier âgées.
C’est ce que confirme le rapport de l’ANSM de novembre 2020.
Parmi les observations relevées, l’absence de
maintien pelvien au fauteuil apparait comme une erreur pouvant mener à la
strangulation ou à la compression thoracique.
Bien sûr, il ne faut pas s’en tenir à cette
considération de bon sens et prendre connaissance des accidents décrits et des
recommandations prescrites contenues dans le document en lien ci-dessous.
Ces considérations rejoignent les résultats
d’études déjà publiées.
A noter que les contentions utilisées chez les personnes âgées sont généralement effectuées au fauteuil et au lit mais non sous la forme de « couchage de contention ».
Pour le cas particulier des barrières de lit, on pourra se reporter au chapitre envisagé plus haut sur ce thème.
Tableau 8 :
|
Conséquences des contentions |
Auteurs |
Commentaires |
|
décès du résident |
Rubin et al. 1993, Palmer et al. 1999, Parker et al. 1997, Frank et al. 1996, Miles et al. 1992, Miles et al. 1993, Pedal et al. 1996, Rubin et al. 1993, FDA 2006, Berzlanovich et al. 2012, |
D'après Palmer (Palmer et al. 1999) et Miles (Miles et al. 1992), la fréquence approximative des décès dus aux contentions serait de 1 pour 1000 dans les "nursing homes". Le plus souvent sont impliqués : les vestes, les dispositifs inadéquats et les barrières de lit. Les personnes âgées sont retrouvées suspendues à leur fauteuil ou bien au lit. Pour Miles (Miles et al. 1992), l'analyse détaillée de 19 cas (parmi 122 cas mortels) montre que tous les patients décédés souffraient de démence sénile. Il convient de souligner le risque de pendaison grave du malade lorsqu'une partie du corps demeure coincée dans le fauteuil alors que la partie la plus lourde de la personne se situe déjà à l'extérieur du fauteuil. Parmi 27 353 autopsies pratiquées de 1997 à 2010 par l’Institut de Médicine Légale de Munich, Berzlanovich (Berzlanovich et al, 2012) retrouve 26 décès dans un contexte de contentions physiques. Trois cas concernaient des personnes décédées d’une cause étrangère aux contentions et une de suicide. Les 22 autres étaient causés par les contentions seules. La cause immédiate de la mort était une strangulation (11 cas), une compression thoracique (8 cas) ou une pendaison en position tête basse (3 cas). Parmi ces 22 patients, 19 étaient contenus de manière inadéquate incluant deux cas où un matériel non-conforme avait été utilisé. Une patiente vivant en établissement est décédée du fait d’une contention abdominale pourtant correctement mise en place : elle avait réussi à se glisser dans la ceinture et à provoquer une strangulation sans possibilité de se dégager. |
|
augmentation du risque de chute |
Arbesman et al. 1999 et de nombreuses publications |
Arbesman et al. notent une augmentation du risque de chute qui est plus élevée après la mise en place de la contention physique. |
|
sarcopénie, ankyloses articulaires |
|
défaut de marche, seul exercice encore possible dans la plupart des situations de démence |
|
traumatismes physiques |
|
Les barrières de lit sont des éléments fréquemment traumatisants, soit lors des retournements passifs qui peuvent occasionner des traumatismes (les soignants disposent souvent un traversin en protection), soit lors de l'abaissement des barrières qui peuvent alors léser un membre, souvent caché par les couvertures, faisant issue hors du lit. Une compression par appui prolongé n'est pas rare. Des protections spéciales pour barrières de lit devraient être utilisées lorsque celles-ci représentent un danger. La chute en passant au-dessus les barrières de lit se fera d'une hauteur plus élevée. Voir en anglais le site (possibilité de demander le catalogue) : http://www.posey.com. L'inefficacité des dispositifs de contention (lâchage ou détachement d'une boucle de ceinture au fauteuil, ou bien décrochage d'une barrière de lit dont l'encliquetage n'est pas correct) peut être à l'origine de traumatismes par un faux sentiment de sécurité. |
|
traumatisme psychique |
Williams et al, 1997 |
|
|
agressivité |
Ryden et al. 1999 |
corrélation mais lien incertain de causalité |
|
douleur et épuisement |
|
|
| lésions cutanées |
WHO, 2019 |
persistance
d'une attitude forcée inconfortable en compression et cisaillement des
parties molles pouvant favoriser la constitution d'une escarre (plaie
de pression) |
|
colère, inconfort, révolte, et peur |
Strumpf et al. 1988 |
le blocage du résident par une ceinture pelvienne l'oblige à garder la même position, au moins au niveau de l'assise. |
|
moindre possibilité d'assurer les besoins élimination |
|
Il est plus malaisé de "détacher" rapidement un résident afin de l'accompagner aux toilettes ou même de le placer sur un siège dédié à l'élimination. |
|
perte de la marche |
|
désapprentissage, "no use factor" |
|
sentiments négatifs envers la contention |
Hardin et al. 1993 |
52% des patients interrogés étaient opposés à leur contention. Ce chiffre est considérable. A contrario, il laisse supposer ce que nous observons en clinique : certains résidents ne semblent pas affectés par leur contention, ou même déclarent la souhaiter. |
|
non-respect de la dignité du patient |
Rateau, 2000 |
Cet auteur insiste sur l'information du patient et sur le respect de sa dignité. Ainsi est soulevé le problème rarement évoqué du consentement de la personne âgée à sa propre contention. |
|
plus grande difficulté à dégager les personnes en cas d'incendie |
ANSM 2020 |
|
|
autres accidents : hyperthermie, rhabdomyolyse, lésions du plexus brachial, thrombose des veines axillaires, neuropathie par compression, insuffisance rénale, trouble du rythme induit par le stress, strangulation |
Capezuti et al. 1999 |
Revue de la littérature |
|
impossibilité de se rendre aux toilettes avec mise en
place de couches (changes uniques, palliatifs...) |
Rossinot, 2019 |
Cette auteure décrit la souffrance de la fille d'un résident
multichuteur, ayant nécessité de nombreuses sutures cutanées, désormais contenu
et vite muni de palliatifs du fait de sa contention. |
5. Quelles sont les propositions pour réduire la fréquence des contentions physiques ?
Une démarche indispensable consiste dans une évaluation précise du rapport bénéfice/risque et du consentement éclairé de la personne concernée. Une réunion pluridisciplinaire incluant tous les acteurs de soins, en particulier le médecin et le kinésithérapeute, est indispensable. La consultation de la famille et des proches devrait aller de soi. Après formation de l’ensemble du personnel, on pourra débuter une politique de libération en commençant par les cas les plus faciles. En effet, un ou des échecs à l’initiation de cette démarche peuvent compromettre la pérennité du processus. Il faudra donc savoir être patient tout en restant déterminé. A contrario, rien ne devrait être entrepris isolément, quelle que soit la profession concernée.
Il convient avant tout de comprendre les raisons pour lesquelles le patient souhaite quitter son fauteuil ou son lit et se mettre en danger. Ainsi, on anticipera des facteurs tels que la faim, la soif, le besoin d’élimination, une agitation, la douleur, l'inconfort ou une autre cause de perturbation.
Werner (Werner et coll.(2)) propose d'aménager l'environnement de la personne âgée, par exemple en modifiant les fauteuils roulants et les sièges habituels, et insiste sur la nécessité d'une approche individuelle. Schleenbaker (Schleenbaker et al. 1994) fait état de prescriptions écrites concernant la contention.
Dans notre expérience, une décision médicale
écrite, consécutive à une démarche pluridisciplinaire, remise en question en
cas de doute, a pu diminuer le taux des contentions au fauteuil et modifier la
nature des contentions au profit de dispositifs spécialement dédiés. En soins
de longue durée ou en EHPAD, nous remettons en cause
la recommandation d’une prescription médicale journalière des contentions telle
qu'elle est formulée dans les recommandations de l'ANAES,
malgré tout nuancée dans le critère 10 des recommandations de bonnes
pratiques de soins en EHPAD en octobre 2007. Une
telle mesure nous semble impossible à appliquer du fait du nombre élevé de
résidents et du faible temps médical, en particulier celui concernant la
coordination. En 2022, le référentiel de l'HAS de 2021 pour la certification des établissements indique sans
ambiguïté que la contention mécanique relève d'une décision médicale motivée,
c'est-à-dire justifiée explicitement par écrit. Dans le domaine de la psychiatrie qui se superpose parfois
avec celui de la psychiatrie, ce référentiel attribue la décision finale au
psychiatre.
Hardin (Hardin et al. 1994) évoque l'augmentation de la taille des équipes soignantes comme l'item d'alternative à la contention qui est le plus souvent cité. Cette notion est retrouvée par Hantikainen (Hantikainen et al. 1998).
Phillips (Phillips et al. 2000) ne retrouve pas de différence significative dans la prévalence des contentions physiques entre les unités spécialisées dans la maladie d'Alzheimer (SCU : special care unit) et les unités traditionnelles d'hébergement. Par contre, l'utilisation de psychotropes était plus large en SCU. Ceci n'est pas l'opinion de Bellelli (Bellelli et al. 1998) qui fait état d'une réduction globale des comportements perturbateurs, ainsi que d'une diminution des contentions par psychotropes et moyens physiques dans ces unités. Vogelpohl (Vogelpohl et al. 1997) propose d'étudier l'état affectif et les comportements des patients, mais aussi ceux des intervenants. Une action à ces niveaux produirait des résultats positifs surprenants.
Neufeld (Neufeld et al. 1995) propose de développer des programmes de formation des personnels des "nursing homes". Cet auteur admet implicitement la durée élevée de ce processus, ainsi que les moyens relativement importants à mettre en œuvre : ateliers de deux jours, matériel vidéo, écrits, consultations cliniques par téléphone et sur site, coordination d'une équipe multidisciplinaire, conceptions innovantes, suivi pendant deux ans. Sundel (Sundel et al. 1994) propose la même option.
Evans (Evans et al. 1995) propose une expérience originale de musicothérapie.
Pour Schott-Baer (Schott-Baer et coll, 1995), les diversions (voir aussi Magee et al. 1993), la présence de membres de la famille, ainsi que les chaises inclinables pourraient constituer des alternatives. En 1987, la législation change aux USA : les résidents des maisons de retraite médicalisées (nursing homes) ont désormais le droit d'être libres de toute contention physique ou chimique si elle n'est pas requise pour traiter un symptôme médical (Janelli et al. 1994) (Lipson, 1994).
Watson (Watson et al. 1994) propose que les facteurs de risque de chute soient évalués pour diminuer la fréquence des contentions. Michello (Michello et al. 1993) propose des adaptations de l'environnement telles qu'alarmes et coussins pour que les personnes âgées soient correctement installées. Une politique de prévention est indispensable (LeLaurin et al, 2019).
Dans le cadre de l'évaluation des bonnes pratiques, l'HAS propose en 2006 un compte-rendu et des éléments d'audit dans ce domaine.
En 2008, Tinetti (Tinetti et al, 2008) rapporte les effets positifs d'un programme de formation des soignants (médecins ou non) dans la prévention des chutes. Dans la prévention des chutes, des interventions multifactorielles sont indiquées (Khalifa et al, 2019) (Morris et al, 2022).
La disposition architecturale des locaux pourrait jouer un rôle dans le pourcentage relativement bas de nos contentions au fauteuil. La proportion des patients contenus est moindre dans les lieux où le personnel soignant peut exercer une surveillance visuelle des résidents. Cette donnée pourrait expliquer, au moins en partie, les différences entre nos secteurs d'hébergement et de soins le 1er décembre 2000 :
- 11 résidents contenus parmi les 43 présents dans les anciens secteurs à surveillance visuelle difficile,
- 5 résidents contenus parmi les 47 présents dans les nouveaux secteurs à surveillance visuelle plus aisée.
Dans le contexte des contentions en général, on pourrait envisager la permanence de la présence d'un membre de la famille du résident. Cette solution est rarement envisageable et pourtant réelle à domicile. Elle peut conduire rapidement à l'épuisement des aidants familiaux. Idem pour les soignants dans la situation de ce début du 21ème siècle.
Une alternative aux barrières est représentée par des dispositifs évitant les traumatismes à leur contact. Toutefois, ce "rembourrage" peut constituer des boudins gênant l'abaissement des barrières lorsque celles-ci se plient. D'autres propositions ont été émises :
- utilisation de plus en plus répandue d'un lit de type Alzheimer qui peut s'abaisser jusqu'à 15 cm du sol et se relever pour permettre des soins au lit plus aisés que lorsque l'on dispose un matelas au sol,
- filet entourant les côtés de lit,
- filet entourant le lit,
- drap muni de lanières, posé sous le matelas et entourant les barrières,
- possibilité de matelas au sol, le long du lit, ce dernier étant disposé contre le mur du côté opposé au matelas,
- tapis antichute, moins instable que le matelas standard quand le résident marche dessus,
- lumière demeurant allumée pour éviter la privation visuelle ajoutée à la déafférentation sensitive,
- matelas du résident directement sur le sol, ou encore disposé sur un sommier bas.
Les mesures suivantes pour les personnes qui chutent du lit peuvent être envisagées :
Avantages : maintien de la personne dans une situation habituelle
de la vie, moindre difficulté pour les personnels soignants
Inconvénient : cette mesure n'empêche pas les chutes des personnes instables sur le sol de la chambre, surface glissante et dure si elles sont à même de se relever du sol et de tenter de marcher.
- nous avons mis éventuellement en place des tapis de sol de type "gymnastique" à côté du lit :
Avantages : diminueraient la gravité des chutes, permettraient un meilleur maintien de la sensibilité plantaire qu’un matelas de lit : un facteur indispensable pour conserver l'équilibre. Leur couleur est vive, facteur bénéfique si une lumière est demeurée allumée. De plus, ces tapis possèdent une épaisseur moindre qu'un matelas normal, d'où une moindre induction de chutes par l'obstacle constitué par les bords.
Inconvénient : il
conviendra de choisir un matériel relativement léger car leur poids élevé est
un obstacle à leur utilisation. Leur rebord, même peu épais (2, 4 ou 5
centimètres par exemple), constitue malgré tout un obstacle potentiel. Le
paradoxe voudrait que le fait de pouvoir conserver la position debout
occasionne secondairement une chute.
- un matelas de lit au sol à côté du lit :
C'est la préconisation
d'Olivier Saint-Jean dans son livre controversé "Alzheimer le grand leurre"
écrit avec Éric Favereau et publié le 18 avril 2018.
Avantage : diminue significativement la gravité des chutes surtout quand les barrières de lit sont en position relevée. Il est plus léger que certains tapis de sol.
Inconvénients : un matelas de
lit représente un obstacle supplémentaire si la personne âgée déambule après la
descente du lit. Sa couleur est neutre, ce qui représente un facteur qui aggrave
son repérage dans l'obscurité. Sa consistance et son épaisseur sont des
facteurs de chute par instabilité lorsque le résident va vouloir se tenir
debout sur le matelas, exercice déjà difficile pour un adulte sain.
- le matelas au sol seul dans la
chambre ou bien deux matelas juxtaposés :
Avantages : cette mesure diminue ou annule la fréquence et la gravité des chutes.
Inconvénients : elle est parfois difficile à faire admettre par les familles du fait d'une représentation évocatrice de l'animalisation. Pour les personnels soignants, cette disposition représente une plus grande difficulté pour accomplir les soins quotidiens car elle nécessite un travail permanent au sol.
- la contention au lit par une ou
des ceintures :
Selon Berzlanovich (Berzlanovich et al, 2012), les ceintures abdominales pour maintien au lit sont la cause la plus fréquente de décès par contention. Sur une série de 26 personnes autopsiées après décès par contention, ces dispositifs ont été jugés responsables de la mort dans 22 cas.
Une seule résidente a ainsi
"maintenue" au cours de mes 18 ans et demi d'exercice en soins
de longue durée.
La contention au lit présente des risques particulièrement élevés.
Attention au serrage irréversible par la ceinture abdominale (voir graphique
ci-dessous).
Le matériel de contention doit être fixé aux parties qui bougent avec le malade (recommandations de l'ANAES d'octobre 2000). En aucun cas le matériel de contention ne doit être solidarisé avec des parties fixes du lit alors que le patient peut être mobilisé : exemple du dossier qui se relève ou encore d'une fixation sur la base du lit alors que le sommier peut être mobilisé vers le haut.
Graphique 3. Positionnement d'une ceinture de maintien au lit.
Le système
SECURIDRAP* : selon Willery (Willery et al,
2011), ce système n'est pas dénué
d'effets indésirables : le patient se trouve en situation de danger
menaçant son pronostic vital dans 5 cas sur 60. Lire la position de l'ANSM en 2018.
6. Quelle est l'efficacité des mesures visant à diminuer la fréquence des contentions physiques ?
Powell (Powell et al. 1989), trouve que la réduction conséquente des contentions physiques n'a pas causé d'augmentation significative de l'incidence des chutes. Pour Neufeld (Neufeld et al. 1999), la diminution de 90 % des contentions, conjuguée à une formation des équipes, s'est accompagnée d'une augmentation de l'incidence des chutes et des blessures mineures. Par contre, la sévérité des blessures qualifiées de modérées à sérieuses a diminué de manière significative. L'efficacité des programmes de libération des résidents pourrait être plus grande auprès des personnels qui sont les mieux formés et les plus anciens (Werner et al. 1994(1)). Ces programmes nécessitent une programmation et du temps : il s'agit de changer des attitudes, des croyances, des pratiques ainsi que la politique de l'institution (Janelli et al. 1994). Pour Ejaz (Ejazet al. 1994), le programme débutait dans une seule unité à la fois et s'intéressait aux patients au cas par cas. Cette dernière attitude nous semble la plus intéressante. La plupart des résidents pouvaient être libérés dans un délai de quinze jours. La période d'application proprement dite allait de quatre mois à plus d'un an. Ejaz, comme Neufeld (Neufeld et al. 1999), retrouve une augmentation de l'incidence des blessures "non sérieuses" : de 1,87% des résidents tombant chaque semaine à 3,01% après l'intervention, rejoignant ainsi le taux de chute du groupe contrôle. C'est, pour Ejaz, le "risque de la liberté".
Moins optimiste,
Möhler (Möhler et al. 2011) constate une hétérogénéité dans les résultats de formations
des personnels soignants.
La formation du personnel soignant et l'interdisciplinarité sont mis en avant par Abraham (Abraham et al. 2021).
Les nouvelles
technologies de surveillance sont censées venir fournir une alternative aux
contentions physiques. Pourtant, si l'on en croit Favez (Favez et al. 2022),
les technologies de surveillance sont utilisées en complément de la contention physique
au fauteuil et au lit, non en alternative.
7. Nous proposons le schéma décisionnel suivant pour la contention au fauteuil :
Graphique 4. Algorithme décisionnel proposé et mis en œuvre par le service de Soins de Longue Durée du Centre Hospitalier d'Albi (France)
8. Nous proposons le schéma décisionnel suivant pour la contention au lit :
Bien sûr, le lit sera le plus souvent disposé dans un angle de la chambre, toujours en position la plus abaissée possible. Ceci est désormais bien plus facile avec les lits de type Alzheimer dont le sommier s’abaisse à 15 cm du sol. Malheureusement, il n'était pas possible en 2008 de disposer aisément de ce matériel.
Graphique 5. Proposition d'algorithme décisionnel pour la contention au lit si l'on ne dispose pas d'un lit de type Alzheimer.
9. Aspects médico-légaux de la contention physique :
En cas d'accident lié aux contentions, le tribunal pourra apprécier la responsabilité des soignants et de l'établissement de soins.
Cette situation demeurait rare en 2013 du fait du faible nombre de cas mortels et de leur probable faible taux de déclaration. Les recommandations françaises serviraient de référence dans ce domaine : prescription médicale, traçabilité des symptômes, du diagnostic, de la démarche ayant conduit à la contention, à sa modalité et à sa durée, modalités de sa surveillance... Bien que le consentement de la personne ne soit pas requis, la concertation préalable avec la famille et les proches devra être rapportée par écrit.
A noter qu'en Allemagne, toute mesure de restriction de liberté (MRL, en allemand : Freiheitsentziehende Maßnahmen), ce que nous appelons couramment “contention”, doit être approuvée par le représentant légalement désigné et dans tous les cas entérinée par un tribunal si son utilisation est régulière (par exemple chaque nuit) ou pour une longue durée (plus de deux jours) (Berzlanovich et al. 2012). Ce n’est pas -encore- le cas en France. L'autorisation du tribunal allemand compétent ne signifie pas obligation d'utiliser les contentions. Ainsi, les maisons de retraite, les hôpitaux et d’autres institutions ont presque doublé leur nombre d’autorisations par un tribunal en Allemagne en l’espace d’une décade : de 52 536 en 2000 à 96 092 en 2009.
II. Les contentions architecturales
A. Définition
Elles pourraient être définies comme l'utilisation des locaux à des fins de réduction de la libre mobilité des personnes.
B.
Modalités pratiques d'utilisation
C'est ce type de contention qui est principalement dénoncé dans le livre de Victor Castanet "Les Fossoyeurs" paru le 26 janvier 2022.
L'isolement du résident dans une pièce fermée est encore une pratique courante et cachée pendant la nuit chez des malades déments déambulants.
2. A un moindre degré, la limitation des déplacements à un secteur, un couloir ou une salle à manger est mieux admise par l'environnement humain du malade.
3. Les contentions électroniques peuvent être partiellement rangées dans ce chapitre. Elles sont encore peu développées. A mon avis, elles ne posent pas les mêmes problèmes éthiques que celles qui sont utilisées pour le contrôle des prisonniers si le consentement des personnes soignées peut être obtenu. Toutefois, leur efficacité et leur légitimité sont encore en question (Robinson et al, 2007) (Rialle et al, 2012) (Schultz et al, 2022).
C.
Commentaires
Ecoutons Poch (Poch et al. 2018) : "La contention ou l’enfermement induisent de graves troubles du comportement et de l’humeur aux conséquences néfastes. À côté de leur disposition architecturale, l’intérêt essentiel des unités Alzheimer réside dans la présence d’une équipe de soins spécialisée, qualifiée, préparée à la prise en soin de ces patients fragiles, suffisante en effectif, motivée, à l’encadrement compétent dans ce soin très particulier — soin qui permet et tient compte aussi de la présence de la famille."
Le développement des unités spécialisées dans la prise en charge de la maladie d'Alzheimer constitue la principale réponse à cette difficulté. Il existe toutefois un risque réel de ghetto si ces unités sont développées sans moyens et sans motivation des acteurs du terrain. De plus, les nécessités de remplissage maximal pour des raisons budgétaires peuvent amener des personnes qui n'en relèvent pas à y séjourner. Inversement, des personnes qui en relèveraient peuvent ne pas trouver de place disponible.
Les secteurs dits protégés sont aussi des secteurs fermés.
De plus, les visites de personnes extérieures peuvent y être plus rares tant
ils renvoient une image jugée défavorable (Arcelin, 2019)
III. Les contentions pharmacologiques (ou médicamenteuses)
utilisent des psychotropes, c'est à dire des médicaments psychoactifs
A.
Définition
Elles pourraient être définies comme l'administration de médicaments dans le but de réduire la libre mobilité d'une personne.
B. Quels
médicaments sont employés ?
Les classes suivantes de psychotropes ont été utilisées :
- les tranquillisants : surtout les benzodiazépines,
- les neuroleptiques sédatifs,
- les antidépresseurs : surtout les antidépresseurs sédatifs.
C.
Commentaires
Les
médicaments comportent des effets secondaires qui peuvent favoriser les
chutes : hypotension artérielle, moindre perception de l'environnement,
myorealaxation, etc.
Bien que
cette pratique semble a priori
discutable, elle est loin d'être exceptionnelle. De plus, certaines
situations
requièrent inévitablement l'administration de sédatifs sous la forme de
tranquillisants, neuroleptiques ou antidépresseurs. Le rare cas de la
personne
désireuse de marcher alors que ses capacités sont manifestement
insuffisantes
nous en fournit un exemple.
La contention physique refusée par le
patient, et
pourtant indispensable, nous semble alors devoir être souvent complétée
par une
sédation. Ceci pour des raisons humaines et éthiques. Pourtant, la
frontière
est floue entre la sédation bénéfique au patient et l'usage délibéré de
médicaments pour soulager l'environnement humain, surtout en l'absence
d'architecture adaptée. Une analyse des pratiques habituelles dans un
établissement ou un service,
couplée à l'examen de chaque prescription, est seulee capable de
distinguer une pratique thérapeutique normale d'une utilisation à des
fins de
contention (Mann et al, 2008) (Nurminen et al, 2009).
D.
Données de la littérature concernant la contention pharmacologique
Selon Ray (Ray et al. 1993), 20% ou davantage parmi les résidents des "nursing homes" aux USA reçoivent des médications antipsychotiques, surtout pour les manifestations comportementales d'une démence. Afin de les réduire, cet auteur préconise la mise en place de programmes d'éducation des médecins, des infirmières et des autres membres des équipes. La substitution ferait surtout appel aux techniques comportementales.
Contention physique troquée contre contention pharmacologique ?
Intéressants résultats d’une étude (Konetzka et al, 2014) portant sur 809 645 résidents de maisons de retraite aux USA. Ces personnes, hébergées de 1999 à 2008 souffraient de troubles cognitifs sévères. Heureusement les contentions physiques ont diminué en fréquence entre les deux dates considérées. Toutefois, l’utilisation des antipsychotiques s’est accrue, en particulier dans les établissements où la diminution des contentions physiques avait été rendue publique.
Cette étude a au moins le mérite de montrer le risque de troc de la nature des contentions : de physiques, elles pourraient devenir pharmacologiques, au moins si un lien de causalité pouvait être établi entre l’ablation des unes et la prescription des autres.
Au risque avec les benzodiazépines et les substances Z hypnotiques apparentées sont accusées d’accroître le risque de chutes et de fractures (Schroeck et al, 2016), (Scharner et al, 2022).
IV. Les contentions psychologiques
A.
Définition
Elles pourraient être définies par les injonctions collectives et répétées adressées à la personne en vue de réduire sa libre mobilité. Il est possible d'en rapprocher ce que l'on pourrait qualifier de "contention humaine" qui associe une contrainte physique humaine à des injonctions de restrictions de déplacements ou de mouvements. Dans ce cas, la personne est observée en permanence par un entourage qui limite sa mobilité, en particulier dans la crainte d'une chute.
B.
Modalités pratiques d'utilisation
"Ne vous levez pas, vous allez tomber !"
"Restez assis !",
"Restez au lit !",
"C'est mouillé, n'y marchez pas !". "Si vous y marchez, il faudra que je repasse la serpillière !".
"Marchez doucement, vous allez tomber !",
"N'allez pas dehors, vous tomberez !".
La non-prise en compte d'un état d'apathie avec régression psychomotrice et la réduction de la mobilité, surtout si des mesures thérapeutiques sont encore possibles, représentent une "contention par abstention" défavorable à la personne, mais jugée favorable pour l'environnement.
C.
Commentaires
Seule une formation continue de l'ensemble des acteurs est susceptible de modifier ces attitudes. Il faudra encore de nombreuses années pour parvenir à ce but.
V. Les alternatives
Elle ne doit être utilisée qu'en dernier recours. Il faut d'abord faire pratiquer des bilans posturaux par les kinés avec évaluation du risque de chutes, à l'arrivée des patients et réévaluer régulièrement, privilégier l'aménagement de l'environnement, l'entretien des capacités résiduelles, l'accompagnement par les soignants et l'utilisation de matériel adapté d'aide à la marche.
Par ailleurs, la déambulation, pour les personnes atteintes de troubles cognitifs, est un besoin à favoriser autant que possible.
VI . Les contentions : une situation anormale qui se prolonge
Au terme de ce court aperçu concernant les contentions, on peut s'interroger sur les raisons qui président à la persistance d'une situation jugée anormale dans ce domaine.
a) la surprotection de la personne âgée est induite par le sentiment de sa grande vulnérabilité. Vouloir la protéger peut être compris comme une manifestation d'intérêt à son égard, intérêt plus grand que les contraintes imposées.
b) la culpabilité de la famille à l'égard du placement de son aîné peut l’amener à compenser abusivement ce sentiment par une attitude démonstrative parfois excessive visant à préserver à tout prix l'intégrité de la personne.
c) l'institution, parfois en concurrence avec d'autres établissements, est souvent apeurée devant l'angoisse des familles. Comme nous en émettions le vœu en 2010 avec C. Réal Poiré, "l’institution du futur ne devra jamais empêcher le résident de vivre sa vie sous couvert de lui épargner la mort." Ainsi, les projets d’établissement et de service ne sont pas toujours explicites sur ce point. La pluridisciplinarité, tant réclamée ici et là, demeure encore embryonnaire dans un domaine où la concertation est indispensable.
d) la formation initiale des soignants n’a pas toujours fait état de cet aspect. La formation continue n’est pas forcément prolixe sur ce point. Demander une formation externe pour son personnel, c'est s'exposer à une évaluation défavorable de la prévention des contentions.
De quoi
rebuter des directions administratives ou soignantes frileuses. Pourtant, si
l'on en croit Redmond (Redmond et al. 2022), c'est la compétence liée à
l'éducation des infirmières et non leur expérience qui conditionne le plus leurs
attitudes et leurs intentions vis-à-vis de la contention. Ce constat rejoint celui d'Eskandari (Eskandari et al. 2017) dans un contexte malaisien où les infirmières décident de la pose des contentions.
e) l’évolution de la société a été rapide : l’intérêt porté à l’individu et à sa liberté est relativement nouveau (DUDH seulement en 1948 par exemple). Le flou quant à aux limites de la "bientraitance" et de la maltraitance entretiennent le doute sur la bonne conduite à tenir.
Conclusion
Le problème des contentions connaît un intérêt nouveau, dominé par les recommandations nationales et internationales, ainsi que par le développement des unités spécialisées dans la prise en charge et l'accompagnement des déments déambulants.
Références
Abraham J, Neef R, Meyer G, Möhler R.
Entwicklung und Machbarkeit einer Intervention zur Vermeidung
freiheitsentziehender Maßnahmen im Krankenhaus. Pflege. 2022 Jun;35(3):155-163. German.
AGENCE NATIONALE D’ACCRÉDITATION ET D’EVALUATION EN SANTÉ . Limiter les risques de la contention physique de la personne âgée. Octobre (2000).
ANSM.
Recommandations pour assurer la sécurité des patients nécessitant une
contention médicale. Mise à jour le 10 novembre 2021. https://ansm.sante.fr/actualites/recommandations-pour-assurer-la-securite-des-patients-necessitant-une-contention-medicale
Arbesman MC, Wright C. Mechanical restraints, rehabilitation therapies, and staffing adequacy as risk factors for falls in an elderly hospitalized population. Rehabil Nurs 1999 May-Jun;24(3):122-8.
Arcelin Jean. Tu verras Maman tu seras bien. 2019
Bachmann L, Vatne S, Mundal
IP. Safeguarding patients while implementing mechanical restraints: A qualitative
study of nurses and ward staff's perceptions and assessment. J Clin Nurs. 2022
Feb 17.
Beerens HC, Sutcliffe C, Renom-Guiteras A, Soto ME, Suhonen R, Zabalegui A, Bökberg C, Saks K, Hamers JP, RightTimePlaceCare Consortium Quality of life and quality of care for people with dementia receiving long term institutional care or professional home care: the European RightTimePlaceCare study. J Am Med Dir Assoc. 2014;15(1):54–61.
Bellelli G, Frisoni GB, Bianchetti
A, Boffelli S, Guerrini GB, Scotuzzi A, Ranieri P, Ritondale G, Guglielmi L, Fusari
A, Raggi G, Gasparotti A, Gheza A, Nobili G, Trabucchi M . Special care units
for demented patients: a multicenter study. Gerontologist 1998 Aug;38(4):456-62.
Geriatric Research Group, Brescia, Italy. grg@master.cci.unibs.it
Benteyn I., Fusari S. Quels
fauteuils pour nos aînés ? Expériences en ergothérapie, ed.
Sauramps médical, 2000, pp 118-22.
Berzlanovich AM, Schöpfer J, Keil W. Deaths due to physical restraint. Dtsch Arztebl Int. 2012 Jan;109(3):27-32.
Bleijlevens MH, Wagner LM, Capezuti E, Hamers JP;
International Physical Restraint Workgroup. Physical Restraints: Consensus of a
Research Definition Using a Modified Delphi Technique. J Am Geriatr Soc. 2016
Nov;64(11):2307-2310.
Bradley L,
Siddique CM, Dufton B. Reducing the use of physical
restraints in long-term care facilities. J Gerontol Nurs 1995 Sep;21(9):21-34.
Brungardt GS. Patient restraints: new guidelines for a less restrictive approach. Geriatrics 1994 Jun;49(6):43-4, 47-50.
Bryant H,
Fernald L. Nursing knowledge and use of restraint alternatives: acute and
chronic care. Geriatr Nurs
1997 Mar-Apr;18(2):57-60.
Capezuti E, Strumpf NE, Evans LK, Grisso JA, Maislin G. The relationship between physical restraint removal and falls and injuries among nursing home residents. J Gerontol A Biol Sci Med Sci 1998 Jan;53(1):M47-52.
Capezuti E, Talerico K. Suppression des contentions physiques, chutes et blessures. In Maladie d'Alzheimer : recherche et pratique Clinique, vol. 2, Ed Serdi, Paris, pp 287-305.
Carthalade C. Liberté et
contrainte du patient qui déambule. Soins Gerontol. 2021 Jan-Feb;26(147):40-44. French.
Carveth JA. Perceived patient deviance and avoidance by nurses. Nurs Res 1995 May-Jun;44(3):173-8.
Casafont C, González-Garcia
MJ, Marañón-Echeverría A, Cobo-Sánchez JL, Bravo M, Piazuelo M, Zabalegui A.
Profile of Patients with Dementia or Cognitive Impairment Hospitalized with a
Proximal Femur Fracture Requiring Surgery. Int J Environ Res Public Health.
2022 Feb 28;19(5):2799.
Castle NG.
Deficiency citations for physical restraint use in nursing
homes. J Gerontol B Psychol
Sci Soc Sci
2000 Jan;55(1):S33-40.
Chou MY, Hsu YH, Wang YC, Chu CS, Liao MC, Liang CK, Chen LK, Lin YT. The Adverse Effects of Physical Restraint Use among Older Adult Patients Admitted to the Internal Medicine Wards: A Hospital-Based Retrospective Cohort Study. J Nutr Health Aging. 2020;24(2):160-165.
Crutchfield P, Gibb TS, Redinger MJ, Ferman D,
Livingstone J. The Conditions for Ethical Application of Restraints.
Chest. 2019 Mar;155(3):617-625.
Cui N, Long M, Zhou S, Zhang T, He C, Gan X. Knowledge, Attitudes, and Practices of Chinese Critical Care Nurses Regarding Physical Restraint. J Contin Educ Nurs. 2019 Mar 1;50(3):121-126.
DGS 2007. Direction Générale de la Santé, Direction Générale de l’Action Sociale, Société Française de Gériatrie et Gérontologie. 2007. Les bonnes pratiques de soins en établissements d’hébergement pour personnes âgées dépendantes (EHPAD). Quelques recommandations. https://solidarites-sante.gouv.fr/IMG/pdf/ehpad-2.pdf
Dugerdil A, Deriaz J, Hurst-Majno S, Dominicé
Dao M. Questions éthiques soulevées par la prise en charge médicale des adultes
en situation de handicap. Rev Med Suisse. 2020 Sep 30;16(708):1790-1795.
French.
Elyn, A., Sourdet, S., Morin, L., Nourhashemi,
F., Saffon, N., Souto Barreto, P., & Rolland, Y. (2019). End of life care
practice and symptom management outcomes of nursing home residents with
dementia: secondary analyses of IQUARE trial. European
Geriatric Medicine, OnlineFirst, 1-9.
Ejaz FK, Jones JA, Rose MS. Falls among nursing home residents: an examination of incident reports before and after restraint reduction programs. J Am Geriatr Soc 1994 Sep;42(9):960-4
Eskandari F, Abdullah KL, Zainal NZ,
Wong LP. Use of physical restraint: Nurses' knowledge, attitude, intention and
practice and influencing factors. J Clin Nurs. 2017 Dec;26(23-24):4479-4488.
Evans LK; Strumpf NE . Tying down the elderly. A review of the literature on physical restraint. J Am Geriatr Soc, 37(1):65-74 1989
Jan.
Evans JM, Chutka DS, Fleming KC, Tangalos EG, Vittone J, Heathman JH. Medical care of nursing home residents. Mayo Clin Proc 1995 Jul;70(7):694-702.
Favez L, Simon M, Bleijlevens MHC, Serdaly C, Zúñiga F. Association of surveillance technology and staff opinions with physical restraint use in nursing homes: Cross-sectional study. J Am Geriatr Soc. 2022 Apr 18.
FDA. A Guide to Bed Safety Bed Rails in Hospitals,
Nursing Homes and Home Health Care: The Facts. 2017. https://www.fda.gov/medical-devices/hospital-beds/guide-bed-safety-bed-rails-hospitals-nursing-homes-and-home-health-care-facts
Flood D. Innovations in
dementia care. Int J Nurs
Pract 1995 Nov;1(1):59-62.
Font R, Quintana S, Monistrol O. Impacto de las
restricciones de visitas de familiares de pacientes por la pandemia de COVID-19
sobre la utilización de la contención mecánica en un hospital de agudos:
estudio. J Healthc Qual Res. 2021 Sep-Oct;36(5):263-268.
Spanish. doi: 10.1016/j.jhqr.2021.04.005
Fradkin M, Kidron D, Hendel T. Israeli
student nurses' attitudes about physical restraints in acute care settings. Geriatr Nurs 1999 Mar-Apr;20(2):101-5.
Frank C,
Hodgetts G, Puxty J. Safety and efficacy of physical
restraints for the elderly. Review of the evidence. Can Fam Physician 1996 Dec;42:2402-9.
Fromage B, Perardel M, Vasseur E, Gardey M-A. Contention
des personnes âges, repères éthiques et droit au risque. NPG. Année 3.Mai-Juin
2003, 30-3.
Galindo-Ciocon DJ. Tube feeding: complications among the elderly. J
Gerontol Nurs 1993 Jun;19(6):17-22.
Goldsmith
SM, Hoeffer B, Rader J. Problematic wandering
behavior in the cognitively impaired elderly. A single-subject
case study. J Psychosoc Nurs
Ment Health Serv 1995 Feb;33(2):6-12.
Hamers JP, Huizing AR. Why do we use physical restraints in the elderly? Z Gerontol Geriatr. 2005 Feb;38(1):19-25. Review.
Hamers JP,
Bleijlevens MH, Gulpers MJ, Verbeek H. Behind closed doors: involuntary
treatment in care of persons with cognitive impairment at home in the
Netherlands. J Am Geriatr
Soc. 2016;64(2):354–358.
Hantikainen
V.
Physical restraint: a descriptive study in Swiss nursing homes. Nurs Ethics 1998 Jul;5(4):330-46.
Hardin SB,
Magee R, Vinson MH, Owen M, Hyatt E, Stratmann D.
Patient and family perceptions of restraints. J Holist Nurs
1993 Dec;11(4):383-97.
Hardin SB, Magee R, Stratmann D, Vinson MH, Owen M, Hyatt EC. Extended care and nursing home staff attitudes toward restraints. Moderately positive attitudes exist. J Gerontol Nurs 1994 Mar;20(3):23-31.
HAS-SFGG 2009. Évaluation et prise en charge des personnes âgées faisant des chutes répétées. https://www.has-sante.fr/jcms/c_793371/fr/evaluation-et-prise-en-charge-des-personnes-agees-faisant-des-chutes-repetees
HAS, 2021. Manuel de certification des établissements de santé pour la qualité des soins. Septembre 2021. https://www.has-sante.fr/upload/docs/application/pdf/2020-11/manuel_certification_es_qualite_soins.pdf
HAS 2022. Référentiel d’évaluation de la qualité des établissements et services sociaux et médico-sociaux. https://www.has-sante.fr/upload/docs/application/pdf/2022-03/referentiel_devaluation_de_la_qualite_essms.pdf
Helmuth AM. Nurses' attitudes toward older persons on their use of physical restraints. Orthop Nurs 1995 Mar-Apr;14(2):43-51.Hélou R, Rhalimi M. Chutes des personnes âgées. Exemple de gestion et de prévention du risque médical. Repères en Gériatrie. Février 2006. Vol 8, pp 56-59.
Hofmann H, Schorro E, Haastert B, Meyer G. Use of
physical restraints in nursing homes: a multicentre cross-sectional study. BMC
Geriatr. 2015 Oct 21;15:129.
Janelli LM, Scherer YK, Kanski GW, Neary
MA. What
nursing staff members really know about physical restraints.
Rehabil Nurs 1991 Nov-Dec;16(6):345-8.
Janelli LM, Kanski GW, Neary
MA. Physical restraints: has OBRA made a difference ? J Gerontol Nurs 1994 Jun;20(6):17-21.
Kapp MB. Restraining impaired elders in the home
environment: legal, practical, and policy implications. J Case Manag 1995 Summer;4(2):54-9.
Karlsson S, Bucht G, Sandman PO. Physical restraints in geriatric care. Knowledge, attitudes and use. Scand J Caring Sci 1998;12(1):48-56.
Kersting X.A.K., Hirsch S., Steinert T. Physical Harm and Death in the Context of Coercive Measures in Psychiatric Patients: A Systematic Review. Front. Psychiatry. 2019;10:400
K Khalifa M. Improving Patient Safety by Reducing Falls
in Hospitals Among the Elderly: A Review of Successful Strategies. Stud Health Technol Inform
2019;262:340-343.
Kisacik ÖG, Sönmez M, Coşğun T. Use of Physical Restraints in Critical Care Units: Nurses' Knowledge, Attitudes, and Practices. Crit Care Nurse. 2020 Jun 1;40(3):37-47.
Konetzka RT, Brauner
DJ, Shega J, Werner RM. The effects
of public reporting on physical restraints and antipsychotic use in nursing
home residents with severe cognitive impairment. J Am Geriatr Soc. 2014 Mar;62(3):454-61.
Koopmans RT, Wiersma FS,
Bouwsma M, van Engelen HG. [What carries more weight,
safety or freedom? Contact persons on physical restraint of psychogeriatric
nursing home patients] [Article in Dutch]. Verpleeghuis Joachim en Anna, zorgcentrum voor ouderen, Nijmegen. Tijdschr Gerontol Geriatr 1998 Apr; 29(2):67-73.
L'infirmier(e) et les soins palliatifs. Prendre soin :
éthique et pratiques. 5ème édition. SFAP (Société française d’accompagnement et
de soins palliatifs), Chantal Jouteau-Neves, Évelyne Malaquin-Pavan. Elsevier
Health Sciences France. Édition du Kindle.
Lajeunesse Y. Entre théorie et pratique : une démarche d'utilisation des contentions physiques. La Revue de Gériatrie, tome 25, n°9, novembre 2000, pp 655-62.
Lee DT; Chan MC; Tam EP; Yeung WS. Use of physical restraints on elderly patients: an exploratory study of the perceptions of nurses in Hong Kong. J Adv Nurs, 29(1):153-9 1999 Jan.
Lee DA, Robins LM, Bell JS, Srikanth V, Möhler R, Hill
KD, Griffiths D, Haines TP. Prevalence and variability in use of physical and
chemical restraints in residential aged care facilities: A systematic review
and meta-analysis. Int J Nurs Stud 2021;117:103856.
Leith BA. Canadian critical care nurses and
physical restraints. Off J Can Assoc Crit Care Nurs 1999 Spring;10(1):10-4.
Lefebvre des
Noëttes Véronique, Vieillir n'est pas un crime ! Pour en finir avec l'âgisme. Paru le 8 septembre 2021 Essai (broché)
LeLaurin
JH, Shorr RI. Preventing Falls in Hospitalized Patients: State of
the Science. Clin Geriatr
Med 2019;35(2):273-283.
Li Y, Wang Y, Gu Y, Gong D, Jiang S, Li J, Xu H.
Knowledge, Attitude, and Practice of Nursing Home Staff Regarding Physical
Restraint in China: A Cross-Sectional Multicenter Study. Front Public Health.
2022 May 6;10:815964.
Lipson S. The restraint-free approach to behavior problems in the nursing
home. Md Med J 1994 Feb;43(2):155-7.
Liukkonen
A, Laitinen P. Reasons for uses of physical restraint and
alternatives to them in geriatric nursing: a questionnaire study among nursing staff.J Adv Nurs
1994 Jun;19(6):1082-7.
Magee R,
Hyatt EC, Hardin SB, Stratmann D, Vinson
MH, Owen M. Institutional policy: use of restraints in extended care and
nursing homes. J Gerontol Nurs
1993 Apr;19(4):31-9.
Mann E, Meyer G. [Chemical restraints in nursing homes in the federal state Vorarlberg, Austria--an analysis of nursing home documentation according to legal obligation and suggestions for future improvement]. Wien Med Wochenschr. 2008;158(17-18):489-92.
Martinent
E. De la contention de personnes en état de vulnérabilité. Revue Soins et
gérontologie. Vol 18 - N° 103 - septembre 2013, pp 35-38.
Michello J, Neufeld RR, Mulvihill M, Libow LS. Nursing
staff attitudes on the use of physical restraints in a teaching nursing home. Mt Sinai J Med
1993 Nov;60(6):560-4.
Middleton
H, Keene RG, Johnson C, Elkins AD, Lee AE,. Physical and pharmacologic restraints
in long-term care facilities. J Gerontol Nurs 1999 Jul;25(7):26-33.
Miles SH, Irvine P. Deaths caused by physical restraints.
Gerontologist 1992 Dec;32(6):762-6.
Miles SH. Restraints and sudden death. J Am Geriatr
Soc 1993 Sep;41(9):1013
Miles SH. Deaths
between bedrails and air pressure mattresses. J Am Geriatr
Soc. 2002 Jun;50(6):1124-5.
Moermans VRA, Bleijlevens MHC, Verbeek H, Tan FES, Milisen K, Hamers JPH. The use of involuntary treatment among older adults with cognitive impairment receiving nursing care at home: A cross-sectional study. Int J Nurs Stud. 2018 Dec;88:135-142.
Möhler R, Richter T, Köpke S, Meyer G. Interventions
for preventing and reducing the use of physical restraints in long-term
geriatric care. Cochrane Database Syst Rev. 2011 Feb 16;2011(2):CD007546.
Mühlbauer
V, Möhler R, Dichter MN, Zuidema SU, Köpke S, Luijendijk HJ.
Antipsychotics
for agitation and psychosis in people with Alzheimer's disease and
vascular dementia. Cochrane Database Syst Rev 2021;12(12):CD013304.
Morris ME, Webster K, Jones C, Hill AM, et al.
Interventions to reduce falls in hospitals: a systematic review and
meta-analysis. Age Ageing 2022 1;51(5):afac077.
Neufeld RR, Libow LS, Foley W, White H. Can physically
restrained nursing-home residents be untied safely ?
Intervention and evaluation design. J Am Geriatr Soc 1995 Nov;43(11):1264-8.
Neufeld
RR, Libow LS, Foley WJ,
Dunbar JM, Cohen C, Breuer B. Restraint reduction reduces serious injuries
among nursing home residents. J Am Geriatr Soc 1999 Oct;47(10):1202-7.
Nouvel F, Abric M, Jacquot JM. Les contentions et les dispositifs de protection
sont-ils utiles chez les multi-chuteurs ? in La chute
de la personne âgée, Problèmes de médecine de rééducation, éd. Masson, 1999.
Nurminen J, Puustinen J, Kukola M, Kivelä SL. The use of chemical restraints for older long-term hospital patients: a case report from Finland. J Elder Abuse Negl. 2009 Apr;21(2):89-104.
Okuno T, Itoshima H, Shin JH, Morishita T, Kunisawa S,
Imanaka Y. Physical restraint of dementia patients in acute care hospitals
during the COVID-19 pandemic: A cohort analysis in Japan. PLoS One. 2021 Nov
22;16(11):e0260446
Palmer L, Abrams F, Carter D, Schluter WW. Reducing inappropriate restraint use in Colorado's long-term care facilities. Jt Comm J Qual Improv 1999 Feb;25(2):78-94. Colorado Foundation for Medical Care, Denver 80217, USA. copro.lpalmer@sdps.org
Pare
à Chute, ARS, 2018. A propos de la contention physique des personnes
âgées
Information destinée aux patients résidents et à leur
entourage.
https://www.iledefrance.ars.sante.fr/system/files/2018-08/Mooc5_Info_contention_familles_16.pdf
Parker K,
Miles SH. Deaths caused by bedrails. J Am Geriatr Soc 1997 Jul;45(7):797-802
Pedal I, Mattern R, Reibold R, Schmidt V, Oehmichen M, Gerling I, Wilske J. [Sudden fatalities in mechanically restrained
patients].[Article in German]. Z Gerontol
Geriatr 1996. May-Jun;29(3):180-4.
Perl M, Hall RC, Dudrick SJ,
Englert DM, Stickney SK, Gardner ER. Psychological
aspects of long-term home hyperalimentation. Parenter Enteral Nutr 1980
Nov-Dec;4(6):554-60.
Phillips CD, Spry KM, Sloane PD, Hawes C. Use of physical restraints and psychotropic medications in Alzheimer special care units in nursing homes. Am J Public Health 2000 Jan;90(1):92-6. cphillips@myersri.com
Poch B,
R. Moulias R, Monfort J-C.
Powell C;
Mitchell-Pedersen L; Fingerote E; Edmund L. Freedom
from restraint: consequences of reducing physical restraints in the management
of the elderly. CMAJ, 141(6):561-4 1989 Sep 15.
Pradines B, Montandon MC, Manteau R, Pradines V, Lambert GP. Contentions de la personne âgée : un défi persistant. Rev Fr Med hosp Polyval, 2022;6(3):21-32.
Rateau MR. Confusion and aggression in restrained elderly persons undergoing hip repair surgery. Appl Nurs Res 2000 Feb;13(1):50-4. Robertrateau@earthlink.com
Ray WA, Taylor JA, Meador KG, Lichtenstein MJ, Griffin MR, Fought R, Adams ML, Blazer DG. Reducing antipsychotic drug use in nursing homes. A controlled trial of provider education. Arch Intern Med 1993 Mar 22;153(6):713-21.
Redmond LG, Hyland PK, Orr PM, White
M. Title of research article: An exploration of nurses' knowledge, attitudes
and intentions regarding restraint use in elderly residential care facilities.
J Nurs Scholarsh. 2022 May 14.
Retsas AP, Crabbe H. Breaking loose. Use
of physical restraints in nursing homes in Queensland, Australia.
Collegian 1997 Oct;4(4):14-21.
Retsas AP (1). Survey findings describing the use of physical restraints in
nursing homes in Victoria, Australia. Int J Nurs Stud 1998 Jun;35(3):184-91
Retsas AP (2), Crabbe H. Use of
physical restraints in nursing homes in New South Wales, Australia. Int J Nurs Stud 1998 Jun;35(3):177-83. RMIT University of Austin, Melbourne, Australia.
andrew.retsas@rmit.edu.au
Rialle
V, Ollivet C, Brissonneau C, Leard F, Barth I, Extra J, Sablier J.
Maladie d'Alzheimer et géolocalisation : premiers résultats de
l'etude Estima. Soins Gerontol. 2012;(93):28-31
Robinson L, Hutchings D, Dickinson HO, Corner L, Beyer F, Finch T, Hughes J, Vanoli A, Ballard C, Bond J. Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review. Int J Geriatr Psychiatry. 2007 Jan;22(1):9-22. Review.
Rossinot H. Aidants, ces invisibles, 2019
Rubin BS, Dube AH, Mitchell EK. Asphyxial deaths due to physical restraint. A case
series. Arch Fam Med 1993 Apr;2(4):405-8.
Ryden MB, Feldt KS, Oh HL, Brand K, Warne M, Weber E, Nelson J, Gross C. Relationships between aggressive behavior in cognitively impaired nursing home residents and use of restraints, psychoactive drugs, and secured units. Arch Psychiatr Nurs 1999 Aug;13(4):170-8.
Saint-Jean Olivier. "Alzheimer le grand leurre" écrit avec Éric Favereau et publié le 18 avril 2018.
Salehi Z, Najafi Ghezeljeh T, Hajibabaee F, Joolaee S. Factors behind ethical dilemmas regarding physical restraint for critical care nurses. Nurs Ethics. 2020 Mar;27(2):598-608.
Scheepmans K, Dierckx de Casterlé B, Paquay L, Van Gansbeke H, Milisen K. Restraint use in older adults receiving home care. J Am Geriatr Soc. 2017;65(8):1769–1776.
Scheepmans K, Dierckx de Casterlé B, Paquay L, Milisen K. Restraint use in older adults in home care: a systematic review. Int J Nurs Stud. 2018;79:122–136.
Schleenbaker RE,
McDowell SM, Moore RW, Costich
JF, Prater G. Restraint use in inpatient
rehabilitation: incidence, predictors, and implications. Arch Phys Med Rehabil 1994 Apr;75(4):427-30
Schott-Baer D, Lusis S, Beauregard K. Use of restraints; changes in nurses' attitudes. J Gerontol Nurs 1995 Feb;21(2):39-44.
Schroeck JL, Ford J, Conway EL, et al. Review of Safety and Efficacy of Sleep Medicines in Older Adults. Clin Ther 2016;38(11):2340-2372.
Schultz M, Jensen JR, Lembeck MA, Vinding K, Carlsen TL, Stabel S, Svenningsen H, Rosholm JU, Pedersen H Opsporing, udredning og håndtering af delirium hos indlagte ældre. Ugeskr Laeger. 2022;184(22):V02220121.
Sharifi A, Arsalani N, Fallahi-Khoshknab M, Mohammadi-Shahbolaghi F, Ebadi A. Iranian nurses' perceptions about using physical restraint for hospitalized elderly people: a cross-sectional descriptive-correlational study. BMC Geriatr. 2020;20(1):233. Published 2020 Jul 6.
Shuman SK, Bebeau MJ. Ethical issues in
nursing home care: practice guidelines for difficult situations. Spec Care
Dentist 1996 Jul-Aug;16(4):170-6.
Strumpf NE; Evans LK. Physical restraint of the hospitalized elderly: perceptions of patients and nurses. Nurs Res, 37(3):132-7 1988 May-Jun.
Suliman M, Aloush S,
Al-Awamreh K. Knowledge, attitude and practice of intensive care unit nurses
about physical restraint. Nurs Crit Care. 2017 Sep;22(5):264-269. doi:
10.1111/nicc.12303. Epub 2017 Jun 13. PMID: 28612365.
Sullivan-Marx
EM, Strumpf NE, Evans LK, Baumgarten
M, Maislin G. Predictors of continued physical restraint
use in nursing home residents following restraint reduction efforts. J Am Geriatr Soc 1999 Mar;47(3):342-8.
Sundel M, Garrett RM, Horn RD. Restraint reduction in a nursing home and its impact on employee attitudes. J Am Geriatr Soc 1994 Apr;42(4):381-7.
Suzuki M, Yoshimura H, Mimuro
S, Sawaki K, Naito T, Inagaki K, Kanamori T, Matsushita K, Sasaki N, Ishihara
T, Sakai I. Effectiveness of programs developed for nurses to improve dementia
nursing intervention ability in an acute care setting. Nihon Ronen Igakkai
Zasshi. 2022;59(1):67-78. Japanese.
Terpstra TL, Terpstra TL, Van Doren E. Reducing restraints: where to start. J Contin Educ Nurs 1998 Jan-Feb;29(1):10-6.
Thunborg C, Salzman-Erikson M, Olsson A. The
Swedish translation of Perceptions of Restraint Use Questionnaire (PRUQ): A
test-retest reliability study in two dementia nursing homes. BMC Geriatr.
2021;21(1):589.
Tinetti ME, Baker DI, King M, Gottschalk M, Murphy TE, Acampora D, Carlin BP, Leo-Summers L, Allore HG. Effect of dissemination of evidence in reducing injuries from falls. N Engl J Med. 2008 Jul 17;359(3):252-61.
Välimäki M, Lam YTJ, Hipp K,
Cheng PYI, Ng T, Ip G, Lee P, Cheung T, Bressington D, Lantta T. Physical
Restraint Events in Psychiatric Hospitals in Hong Kong: A Cohort Register
Study. Int J Environ Res Public Health. 2022 May 16;19(10):6032. doi:
10.3390/ijerph19106032. PMID: 35627570; PMCID: PMC9140463.
Via-Clavero G, Sanjuán-Naváis
M, Romero-García M, de la Cueva-Ariza L, Martínez-Estalella G, Plata-Menchaca
E, Delgado-Hito P. Eliciting critical care nurses' beliefs regarding physical
restraint use. Nurs Ethics. 2019 Aug;26(5):1458-1472.
Via-Clavero G, Guàrdia-Olmos
J, Falcó-Pegueroles A, Gil-Castillejos D, Lobo-Cívico A, De La Cueva-Ariza L,
Romero-García M, Delgado-Hito P. Factors influencing critical care nurses'
intentions to use physical restraints adopting the theory of planned behaviour:
A cross-sectional multicentre study. Aust Crit Care. 2020 Sep;33(5):426-435.
Vogelpohl TS, Beck CK. Affective Responses to Behavioral Interventions. Semin Clin Neuropsychiatry 1997 Apr;2(2):102-112.
Wang J, Liu W, Peng D, Xiao M, Zhao Q. The use of physical restraints in Chinese long-term care facilities and its risk factors: An observational and cross-sectional study. J Adv Nurs. 2020 Oct;76(10):2597-2609
Wang J, Liu W, Wang H, Zhao Q, Xiao M.
Difference of Physical Restraint Knowledge, Attitudes and Practice Between
Nurses and Nursing Assistants in Long-Term Care Facilities: A Cross-Sectional
Study. Risk Manag Healthc Policy. 2022 Feb 16;15:243-255.
Watson ME, Mayhew PA. Identifying fall risk factors in preparation
for reducing the use of restraints. Medsurg Nurs 1994 Feb;3(1):25-8, 30, 35.
Werner P(1), Cohen-Mansfield J, Koroknay
V, Braun J. Reducing restraints. Impact on staff attitudes.
J Gerontol Nurs 1994 Dec;20(12):19-24.
Werner P (2), Koroknay V, Braun J, Cohen-Mansfield J. Individualized care alternatives used in the process of removing physical restraints in the nursing home. J Am Geriatr Soc 1994 Mar;42(3):321-5
Willery M, N’Gaido D, Camus F-E, Dujardin S. Le SECURIDRAP® : à propos d’un système de couchage de sécurité innovant pour les patients déments avec troubles du comportement. La Revue de Gériatire. Tome 36, n°3 mars 2011, pp145-52.
Williams CC, Finch CE. Physical restraint: not fit for woman, man, or beast. J Am Geriatr Soc. 1997 Jun;45(6):773-5.
Zanetti E, Zani M, Poli M, Mottin C, Marin M. La contenzione a domicilio: indagine di prevalenza tra gli utenti del Servizio di Assistenza Domiciliare dell’Azienda ULSS n. 7 Pedemontana di Bassano del Grappa [The use of physical restraints in older adults receiving home care: a cross-sectional study in an italian district of northen Italy]. Assist Inferm Ric. 2018 Apr-Jun;37(2):62-67. Italian.
Zhang M, Zhang X, Gao L, Yue
J, Jiang X. Incidence, predictors and health outcomes of delirium in very old
hospitalized patients: a prospective cohort study. BMC Geriatr. 2022 Mar
29;22(1):262.