
SERVICE DE SOINS DE LONGUE DUREE
DU CENTRE HOSPITALIER
D'ALBI

Quatričme Projet
de Service

Premier juillet
2000
mise ŕ jour (forme) du 30 septembre 2009
Introduction
I. Le site
A) Situation dans la ville d'Albi
B) Situation dans le Centre Hospitalier
C) Photographies du site
II. Analyse de la situation
actuelle du service
A) Les personnes accueillies
1. Sexes, âges, durée de séjour et provenance
2. Etude de la perte d'autonomie par la grille AGGIR
3. Les pathologies rencontrées
4. Etude des décčs dans le service
5. Nutrition, Hygične et
prévention
B. Présentation du service
1. Dénomination du service
2. Les locaux
3. Personnel du service en 1999
4. Les familles
5. Les bénévoles
C) Organisation du service
1. Le prix de journée
2. Intégration du service dans le pôle
des personnes âgées du Centre Hospitalier d'Albi
D) Activité du Service
1. Consultations
2. Hospitalisations
3. Examens complémentaires
4. Entrées
5. Sorties temporaires
6. Prise en charge de la pathologie lourde
7. Informatisation
E) Activité du médecin
1. Pas d'activité privée
2. Activité ayant un caractčre d'intéręt
général
3. Activités de soins
4. Activités administratives
III. Propositions du projet
de service
A) Résidents
B) Familles
C) Bénévoles
D) Personnels
1. Création de postes.
2. Formation, qualification
E) Aménagement du site
F) Locaux : définir l'architecture future en fonction des missions
du service.
1. Chambres
2. Identification d'un secteur de patients bruyants
3. Dépendances
G) Matériel
1. Non médical
2. Médical
3. Divers
Conclusion
Pas de service vraiment humain sans une philosophie explicite et
sans propositions concrčtes
!
10 commandements
| D
|
douleur
|
Tu lutteras contre les douleurs physiques et psychiques
|
I
|
inconforts
|
Tu lutteras contre les inconforts (autrement qualifiés de symptômes non douloureux)
|
L
|
libération
|
Tu libéreras les personnes âgées des contentions physiques et médicamenteuses dans toute la mesure du possible
|
O
|
ouverture
|
Ton service tu ouvriras au maximum : accueil , bénévoles, animation, spiritualité...
|
I
|
information
|
Tu encourageras la libre expression : réunions, journal interne, etc...
|
F
|
formation
|
Tu encourageras les formations
|
D
|
démocratie
|
Tu n'auras pas peur de ce mot en institution
|
V
|
violence
|
Tu lutteras contre toutes ses formes
|
E
|
euthanasie
|
Tu ne tueras point (déjŕ lu cela quelque part, mais je ne sais plus oů...). Tu méneras une politique offensive de soins palliatifs
|
P
|
parents
|
Tu t'interrogeras comme s'il s'agissait de tes propres parents
|
C) Photographies du site :
photographie 1 : prise de vue de
l'aile Nord-ouest nouvellement construite (1997). Une partie rénovée
aux potentiels intéressants ...

mais... trop de goudron, pas encore assez d'espaces verts. Ainsi, la
vue porte ŕ l'ouest sur ... un parking le plus souvent occupé
par des véhicules appartenant ŕ des salariés du Centre
Hospitalier.
photographie 2 : quand le goudron n'est pas visible...

II. Analyse de la situation actuelle du
service
A) Les personnes accueillies
Conformément ŕ la loi hospitaličre de 1991, le Service
de Soins de Longue Durée a pour mission l'accueil et l'accompagnement
"des personnes âgées n'ayant pas leur autonomie de vie, et dont
l'état de santé nécessite une surveillance médicale
constante et des traitements d'entretien".
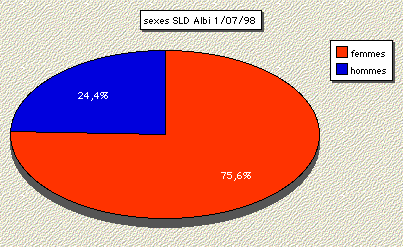
1. Sexes, âges, durée de séjour et provenance
a) sexes
Le service accueille indifféremment des hommes et des
femmes sans rčgle de répartition des personnes selon leur handicap
ou leurs maladies. En fait, comme dans la plupart des structures d'accueil
pour personnes âgées, il existe une nette prédominance
de la population féminine (environ trois femmes pour un homme).
figure 1 : répartition selon le
sexe
Un effort est réalisé pour faire
cohabiter les résidents selon leur affinité.
Seul le sexe
représente un ŕ priori
obligatoire.
Le service n'a encore jamais accueilli
des patients jeunes relevant de la définition générale
des soins de longue durée.
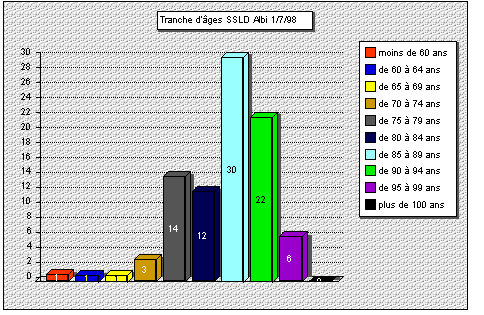
b) âges
A la date du 1er juillet 1998, il y avait 90 personnes âgées
présentes dans le service. Leur moyenne d'âge était de
85 ans et quatre mois (écart-type 7,4 ans). Cette moyenne s'est accrue
au cours des derničres années. Les âges extręmes
étaient de 53 ans et 99 ans.
figure 2: répartition selon l'âge
le premier juillet 1998
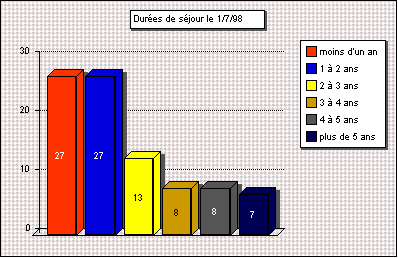
c) durée de séjour
le premier juillet 1998
La durée moyenne de séjour des présents était
de 3 ans et 1 mois (contre trois ans et cinq mois en 1996).
figure 3 : durée de séjour des
présents
d) Etude de la provenance des résidents
le 2 Décembre 1994
L'origine immédiate des résidents a été
étudiée. Une étude de l'origine moins immédiate,
orientée vers le lieu habituel de résidence devra ętre
entreprise ŕ l'avenir. Seule a été étudiée
l'origine immédiate des entrants :
figure 4 : origine immédiate des entrants, un jour donné,
le 2 décembre 1994.

2. Etude de la perte d'autonomie par la grille
AGGIR
Comme le précise sa mission,
la structure accueille des personnes âgées dépendantes,
voire trčs dépendantes, tant au niveau physique qu'intellectuel.
Le degré de dépendance est actuellement évalué
grâce ŕ l'outil AGGIR (outil officiel au niveau national).
Les évaluations par la grille AGGIR ont lieu tous les six mois depuis
1995. L'évaluation de mai 1998 a donné les résultats
présentés dans la figure 4.
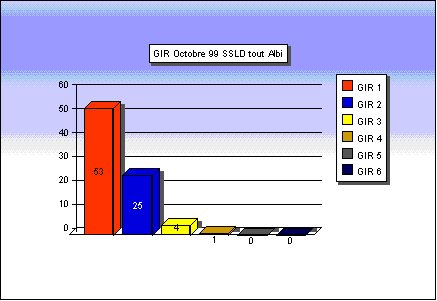
figure 5: évaluation de la dépendance par la grille AGGIR
en octobre 1999
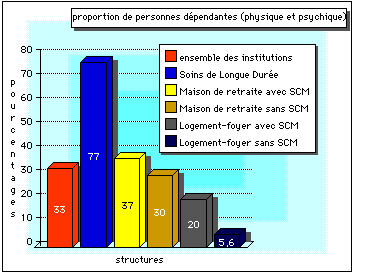
A titre indicatif, nous présentons ci-dessous
un graphique comparant les services de Soins de Longue Durée aux autres
EHPA (établissements d'hébergement pour personnes
âgées) en France le 31 décembre 1994 :
figure 6 : proportion de personnes souffrant ŕ la fois d'une
dépendance physique et psychique le 31 Décembre 1994 suivant
le type d'institution.
3. Les pathologies rencontrées
A la dépendance pour les actes de la vie quotidienne
se męle une dépendance médicale induite par l'association
de nombreuses pathologies, situation fréquemment rencontrée
au fur et ŕ mesure de l'avancée en âge.
Nous utilisons l'outil PATHOS contenu dans ARGOSS pour évaluer les
pathologies des résidents, le nombre d'hospitalo-requérants
et les soins théoriques ŕ mobiliser (annexe 4)
Abordons les aspects importants de ces multiples pathologies.
a) La prévalence des démences séniles dans la
population hébergée
Dans une évaluation récente, les démences
séniles représentaient 65% des causes principales d'entrée
dans notre institution. Toute évaluation cognitive par le MMS de Folstein
est impossible chez la moitié de nos résidents. Le retentissement
sur la dépendance est majeur, d'autant qu'il s'agit souvent de formes
évoluées de ces maladies.
b) Les douleurs : étude des douleurs
chez les personnes âgées le 30 Avril 1994
Cette étude a permis de confirmer la grande fréquence des
symptômes douloureux, en particulier d'origine ostéoarticulaire
chez les personnes âgées. Plus de la moitié des personnes
hébergées présentaient ou avaient présenté
des douleurs depuis leur entrée dans le service. Ces données
sont en accord avec la littérature. Il est possible de consulter les
résultats de cette étude ŕ l'adresse suivante :
DGDOULEURexpose.htm
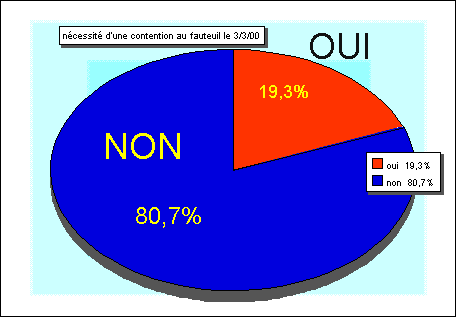
c) Les contentions physiques et pharmacologiques représentent un
défi éthique pour nos services
Nous en limitons au maximum l'usage : moins de 20 % de nos résidents
doivent subir une contention physique au fauteuil. La décision de
contention est toujours médicale, sur prescription.
figure 7 : contention au fauteuil le 3 mars
2000.
Pour plus de détails, on consultera l'adresse suivante :
contentionfauteuil.html
4. Etude des décčs dans le service
figure 8 : Evolution du nombre des décčs
depuis 1993
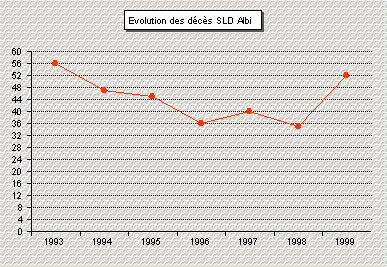
Une premičre étude a été
diffusée le 12 Avril 1994.
Elle analyse les éléments suivants :
-en 1993, le nombre de personnes décédées ŕ Albi
était de 492, de 286 au Centre Hospitalier d'Albi et de 56 au Service
de Soins de Longue Durée,
-les personnes décédées comptaient 34 femmes et 22 hommes
-la moyenne d'âge était de 85 ans avec des extręmes de
66 ans et 99 ans,
-leur durée moyenne de séjour était de 2 ans avec des
extręmes de 4 heures et 18 ans,
figure 9 : Durée de séjour des résidents
décédés depuis 1993
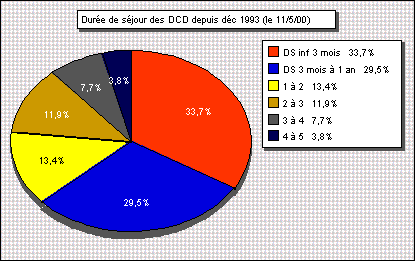
-répartition des décčs suivant
les mois de l'année : un recensement des décčs est
actuellement réalisé systématiquement de maničre
ŕ faire apparaître d'éventuelles périodes
critiques.
-modalités terminales du décčs : conformément
ŕ la littérature, les problčmes respiratoires viennent
au premier plan des symptômes de la phase ultime,
-fréquence des démences séniles avant le décčs
: elles représentent plus de la moitié de la population
étudiée,
-traitement terminal médicamenteux : palliatif (27,3%), habituel (38,2%)
ou une combinaison des deux (34,5%),
-types de traitements palliatifs les plus
fréquents : morphine dans 14 cas, oxygčne dans 10 cas,
corticothérapie dans 9 cas et scopolamine dans 8 cas.
Pour plus d'informations, on consultera l'adresse suivante :
somSP.html
5. Nutrition, Hygične et
prévention
Les états sensoriel et dentaire sont bien sűr souvent
défectueux, d'oů des difficultés spontanées ŕ
maintenir la propreté du corps et une alimentation correcte. Souvent,
il est impossible de prendre le temps nécessaire aux repas par
insuffisance de personnel. Le maintien au lit est encore trop souvent obligatoire
par insuffisance quantitative en personnel.
Il n'y a pas de déclaration des infections nosocomiales en dehors
des enquętes de prévalence du CLIN. L'encouragement interne
au respect de rčgles d'hygične est encore nécessaire
: lavage des mains entre chaque malade, difficulté pour changer les
blouses, etc...
B. Présentation du service
L'individualisation du Service a eu lieu le 28 Janvier 1992
lors du départ des résidents de l'ancienne Maison de Retraite
de "La Berchčre" vers la nouvelle MAPAD du Centre Hospitalier d'Albi
située ŕ La Renaudié.
1. Dénomination du service
-dénomination officielle :
Service Long Séjour
Selon la loi hospitaličre du 2 Aoűt 1991 (Art. L. 711-2,
alinéa 2), "soins de longue durée, comportant un
hébergement, ŕ des personnes n'ayant pas leur autonomie de
vie, dont l'état nécessite une surveillance médicale
constante et des traitements d'entretien".
Le respect stricto sensu de cette dénomination impliquera une
redéfinition des missions du service, et surtout de son financement.
En effet, des soins de longue durée ne peuvent se concevoir que pour
des personnes malades. Or, l'incertitude rčgne sur cette prochaine
redéfinition nationale : les personnes âgées
hébergées sont-elles des malades, des patients, des
résidents, des résidants, des pensionnaires,
des clients ?
Le problčme de la mission spécifique du service par rapport
au rôle des autres structures gériatriques, hospitaličres
ou non, est ŕ nouveau posé. La définition des MAPAD
laisse penser que la différence théorique avec un service de
Soins de Longue Durée est d'ordre médical : "une surveillance
médicale constante et des traitements d'entretien".
2. Les locaux
a) Le service est situé dans le bâtiment E
qualifié de "La Pastourelle".
Les locaux "anciens" restent dans leur configuration initiale, c'est-ŕ
dire : chambres ŕ 1 ou 2 lits, sans cabinet de toilette ni W-C, le
seul équipement sanitaire étant un lavabo par chambre. Les
W-C et les salles de bain sont communs et situés au milieu du couloir
desservant les chambres.
Les locaux rénovés comportent 23
chambres individuelles et 12 chambres doubles, réparties sur 2
étages, et toutes équipées d'un cabinet de toilette
avec W-C et douche, chacun de ces secteurs disposant en outre d'une salle
de bains commune avec baignoire ergonomique.
b) Pour l'année 1999, le taux d'occupation moyen était
de 94,11%.
c) Commentaires concernant les locaux :
Dans tout le service, les chambres ŕ deux lits sont trop petites,
il n'existe pas de lieu d'intimité entre les familles et le
"résident" en dehors du jardin quand il fait beau ou bien si une chambre
ŕ deux lits est utilisée comme chambre ŕ 1 lit.
La cohabitation des résidents est difficile du fait de la
promiscuité des malades incurables et des malades réadaptables,
et surtout par la proximité étroite, dans la męme chambre
ou dans le męme secteur, de patients ayant ou non des troubles du
comportement "positifs" : cris, déambulation, dérangement des
affaires du voisin, confusion dans les plateaux repas,
etc...
L'attribution des chambres simples ne se fait
pas sur un critčre financier mais sur les éléments suivants
:
-personne susceptible, du fait de troubles du comportement, de déranger
son voisin,
-certaines situations de fin de vie,
-certaines situations oů il existe un risque de contamination
microbienne.
3. Personnel du service en 1999
a) effectifs :
Médecin gériatre temps plein 1
Cadre Infirmier 1
Infirmier(e)s de jour 12 dont 1 en congé
de longue maladie
Infirmier(e)s de nuit 2
Aide soignant(e)s de jour 14
Aide soignant(e)s de nuit 4
Agents des services 15 ETP
Kinésithérapeutes 0,8 ETP
Agents d'entretien 1 (dont l'activité et l'emploi du temps sont
gérés par les services intérieurs)
Contrats emploi solidarité 7
Contrat emploi jeune 1/2 temps jusqu'au 01/12/99,
Interviennent aussi au niveau de l'unité :
Service de gestion
Service social
Médecin rééducateur
Diététiciennes
Podologue
Coiffeurs
b) missions respectives
LE MEDECIN
Il assure le suivi médical des patients de l'unité. Titulaire
du Certificat d'Etudes de Spécialité en
Anesthésie-Réanimation (CESAR 1976), du Diplôme
d'Université de Médecine de Catastrophe (1982), du Diplôme
d'Université de Cancérologie Thérapeutique
Intégrée (DUCTI 1991), de la Capacité de Gérontologie
(1993), du DU d'Etude de la Douleur (1990), et du DU de Soins palliatifs
(1993), il est en poste en Gériatrie depuis le 4 Novembre 1991. Depuis
le 1er Décembre 1993, il a le statut de praticien hospitalier temps
plein chef de service.
Activité médicale auprčs
des personnes accueillies
Une visite a lieu tous les jours sauf le week-end et les jours
fériés auprčs des personnes âgées ŕ
14 heures. Elle réunit au moins une infirmičre et le médecin
du service. Elle dure environ une heure dans chaque aile (Nord et Sud). La
visite sur dossiers a lieu le jeudi aprčs-midi avec l'infirmičre
dans les secteurs neufs et le samedi matin dans tous les secteurs par le
médecin seul. Elle est systématique aprčs une absence
du médecin. Elle concerne :
*la vérification de l'adéquation de la surveillance médicale
et de la thérapeutique (transmissions, compatibilités),
*l'essai de réduction de la polymédication,
*l'approfondissement de certains dossiers difficiles,
*la réalisation d'études transversales : par exemple celle
de la pathologie principale ayant conduit la personne âgée ŕ
la perte d'autonomie,
*la vérification physique des dossiers.
Le médecin reçoit les familles sur
rendez-vous le mercredi et le vendredi ou ŕ une date convenue avec
les personnes intéressées .
La
durée moyenne de l'entrevue est de 45
minutes
:
*systématiquement aprčs l'entrée de la personne
âgée afin de conna"tre sa vie antérieure ainsi que ses
antécédents médicaux. La présence d'un infirmier
est souhaitée mais rare du fait de la charge infirmičre en
soins.
* pour faire le point de la situation médicale ŕ la demande
de la famille
* pour faire le point de la situation médicale ŕ la demande
du médecin lors d'une décision importante concernant la personne
âgée : intervention chirurgicale non urgente par exemple.
Le médecin téléphone personnellement ŕ la
famille si la situation médicale de la
personne âgée demande
une décision relativement urgente ou susceptible de la conduire rapidement
vers l'exitus.
Le médecin participe aux
réunions matinales du service habituellement ŕ
raison d'une participation hebdomadaire par secteur.
Un répondeur-enregistreur téléphonique a
été installé par le médecin au numéro
: 05 63 47 44 60, accessible de l'intérieur du Centre Hospitalier
par le numéro 4460. La liaison avec le médecin a été
améliorée par l'acquisition individuelle d'un mobile
SFR.
Par ailleurs, on trouve sur le plan
médical :
-Assistants : 0
-Attachés : 0
-Internes : 0
-secrétaire médicale : 0
Une visite quotidienne est systématique. Elle est effectuée
auprčs de chaque résident qui le nécessite. Un service
d'astreinte médicale est assuré en collaboration avec les deux
médecins du Moyen Séjour et de la MAPAD, ce qui permet un suivi
médical spécialisé permanent.
Les astreintes médicales sont clairement définies depuis
le 1er Mai 1995 . La nuit et le week-end, un interne de garde du Centre
Hospitalier est parfois appelé par l'infirmier du service de Soins
de Longue Durée. Dans les cas de difficultés particuličres,
le médecin du service de Soins de Longue Durée peut ętre
appelé par l'interne de garde ou le médecin d'astreinte. Le
médecin du service de Soins de Longue Durée dispose ŕ
titre officiel d'un BIP, et ŕ titre personnel d'un mobile SFR pour
un usage surtout professionnel. Parallčlement ŕ son activité
au sein de l'unité, le médecin assure la "promotion" de la
prise en charge de la personne âgée, soit par des conférences
qu'il anime, soit en participant ŕ des groupes de travail, par deux
publications en 1999 dans une revue traditionnelle (Gériatries) et
une revue électronique (Geront'on-line), ou bien encore par des travaux
menés au sein męme de l'unité. Il est chargé de
cours aux étudiants de la Capacité de Gérontologie ŕ
Toulouse : le 4 décembre 1998 et, prochainement le 24 novembre 2000
pour un cours sur le thčme suivant : "Les Services de Soins de Longue
Durée (Longs Séjours) : structures, fonctionnement,
problčmes." Le premier cours peut ętre trouvé ŕ
l'adresse suivante :
coursSLD98.html
LE CADRE INFIRMIER (anciennement
dénommé "surveillant")
Il a pour mission la gestion des effectifs et des équipements, la
gestion des inscriptions des patients (liste d'attente), mais aussi se doit
d'ętre l'interlocuteur des familles ou des intervenants extérieurs,
d'organiser les entrées et de participer au travail institutionnel
(réunions, travaux de groupe,....). Il est ŕ noter que la gestion
des dossiers en attente et des entrées se fait, la plupart du temps,
sans l'aide de la commission d'admission, ce qui pose un réel
problčme de responsabilité, le cadre n'ayant pas toutes les
compétences pour décider seul de l'admission de telle ou telle
personne âgée. En effet, un contentieux persiste quant ŕ
la composition de la commission d'admission. Le médecin n'y participe
pas, estimant que cette commission devrait ętre une émanation
pluridisciplinaire du conseil de service. Le cadre infirmier reçoit
les demandes de placement sans délai significatif. Monsieur Bruno
Bayol, cadre infirmier, a quitté le service dans lequel il travaillait
depuis 1997. Il est remplacé par Monsieur Olivier
Salvan.
LES INFIRMIER(E)S (IDE)
Les Infirmier(e)s (jour et nuit), en collaboration
avec le médecin, procčdent au suivi médical des
résidents de l'unité. Avec les autres professionnels, ils assurent
les soins d'hygične et de confort. Ils participent ŕ l'encadrement
des stagiaires (IDE, AS, BEP sanitaire) qui viennent dans le
service.
LES AIDES-SOIGNANT(E)S (AS) ET LES AGENTS DE
SERVICE (ASH)
Les Aide-soignant(e)s et Agents de service assurent,
sous la responsabilité des IDE et en collaboration avec ces derniers,
les soins d'hygične, de nutrition, de confort. Bien que tous n'aient
pas reçu de formation relative aux soins et ŕ la prise en charge
de la personne âgée, ces deux catégories professionnelles
ont les męmes missions au sein de l'unité. Elles accomplissent
aussi quelques tâches ménagčres spécifiques, et
participent ŕ la gestion du linge des patients.
LES CES (contrats
emploi-solidarité)
Les CES assurent l'entretien des chambres et des communs,
et effectuent les courses afférentes ŕ l'activité du
service (dépense, pharmacie, laboratoire, courrier).
LES KINESITHERAPEUTES
Les kinésithérapeutes, en collaboration
avec le médecin rééducateur, participent au maintien
des capacités physiques des résidents du service.
c) Pour une journée de travail :
- l'effectif maximum par secteur de soins
est de : 2 IDE, 5 AS-ASH.
- l'effectif minimum par secteur de soins est de : 1,5 IDE, 3 AS-ASH.
Cette derničre situation se rencontrant surtout le week-end.
L'effectif présent la nuit est géré par l'encadrement
de nuit.
d) Organisation du travail
:
Différents postes
de travail :
- IDE :
* poste 1: 6h15 --> 14h15
* poste 2: 12h45 --> 20h45
* poste 3: 7h00 --> 12h30 + 16h00 --> 18h30
- AS-ASH :
* poste 1: 6h15 --> 14h15
* poste 2: 12h45 --> 20h45
* poste 3: 8h00 --> 12h30 + 15h30 --> 19h00
* poste 3C: 7h00 --> 12h30 + 16h00 --> 18h30
* poste 4: 8h30 --> 16h30
- CES : * poste M: 8h30 --> 12h30
* poste S: 15h00 --> 19h00
e) Mouvements de personnels:
-IDE
En 1999, arrivée d'un IDE, consécutive au départ
d'un IDE (obtention d'un poste de formateur ŕ l'IFSI).
Deux IDE ont assuré les remplacements pour les congés
d'été.
-ASH
Départs : 3 AS et 1 ASH en mutation vers d'autres unités
de l'établissement
Arrivées : 2 AS ŕ l'issue de la formation
1 AS Mutation du CHR Purpan
1 AS du pool de roulement (toujours présent)
2 AS affectés ŕ l'équipe de nuit
1 ASH en provenance de la MAPAD
Remplaçants : 1 AS en début d'année en attente de
la sortie des AS en formation
10 ASH pour la période de congés d'été
2 ASH en CDD pour remplacement maladie
AGENT D'ANIMATION
Parallčlement ŕ l'action des bénévoles, il
convient de citer le rôle tenu par l'agent chargé de l'animation
auprčs des résidents du service. En effet, cet agent arrivé
en novembre 1998, dans le cadre d'un Contrat emploi jeune (1/2 temps
partagé avec la MAPAD), assure un accompagnement plus personnalisé
des pensionnaires. Cet accompagnement est fondé sur des activités
artistiques, culturelles ou ludiques (graphisme, modelage, lecture, expositions,
jeux de société ou de cartes). En collaboration avec le personnel
de l'unité, les bénévoles et les familles, l'animatrice
s'occupe de l'organisation des différentes
manifestations.
Cette activité d'animation s'est vue renforcée depuis
début Décembre 1999, par l'arrivée d'un agent ŕ
temps plein en Contrat emploi jeune chargé des activités
d'animation auprčs des résidents du service, ce qui a permis
le transfert de l'agent précédemment chargé de cette
mission vers un poste ŕ temps plein ŕ la MAPAD. Notre nouvelle
animatrice est Madame Anne Meuly.
L'informatisation a permis de
prévoir et de programmer les anniversaires des résidents.
Chaque mois, la
liste des anniversaires du mois ŕ venir est éditée,
diffusée aux soignants, aux bénévoles et ŕ
l'administration du Centre Hospitalier.
f) L'absentéisme :
Il est, pour 1999, de 1499 jours toutes catégories confondues, soit
331 jours de moins qu'en 1998. Il s'explique en partie par la durée
des arręts pour maladie, maternité ou encore accidents du travail
que nous avons eu ŕ "déplorer" au cours de cette année,
ainsi qu'ŕ l'absence prolongée d'une IDE depuis Novembre
1997.
Il est ŕ noter que cette année nous avons eu ŕ plusieurs
reprises des pics d'absentéisme, phénomčne que nous
ne connaissions pas ces derničres
années.
g) Le conseil de service, seul organisme légal
de concertation et de proposition, a été mis en place en
Décembre 1992. Il s'est réuni 23 fois depuis cette date
jusqu'ŕ ce jour.
4. Les familles
Leur culpabilité face ŕ la mise et au maintien en institution
est quasi constante. Les femmes et les filles, ŕ qui incombait
traditionnellement les soins aux personnes âgées ŕ domicile
sont particuličrement en souffrance. On peut ŕ ce propos rappeler
que des estimations récentes font état du maintien ŕ
domicile de 3 personnes sur 4 de plus de 65 ans confinées au lit ou
au fauteuil
(Denis
BOURGET, Robert TARTARIN et autres : "Le prix de la dépendance". La
Documentation
Française",1990.).
Les réactions des familles ŕ cette situation vécue comme
ambivalente peuvent ętre ainsi schématisées :
-l'attention bienveillante portée ŕ la structure avec
coopération harmonieuse entre la famille, les soignants et les
bénévoles. C'est le cas idéal.
-une attitude de fuite avec visites rares ou męme absentes,
phénomčne d'autant plus perceptible que la durée de
séjour du résident s'allonge...
-une attitude d'agressivité, en particulier envers le personnel
féminin, perçu comme un substitut insuffisant ŕ sa propre
défection.
Un cahier de suggestions destiné
aux patients et ŕ leurs familles est, ŕ vrai dire, peu
utilisé. Des lettres de satisfaction ou de récriminations sont
adressées par les familles au Chef de Service, au Cadre Infirmier
ou au Directeur du Centre Hospitalier.
Un livret d'accueil, spécifique
au service, est distribué aux familles ŕ l'entrée du
résident lors de l'entretien avec le médecin.
Une réunion annuelle réguličre a lieu, réunissant
les familles, les soignants et les bénévoles. Une deuxičme
réunion, ŕ la faveur d'un événement particulier,
est souvent organisée.
Une association, les "Amis du Long Séjour" a été
créée le 28 novembre 1994, afin de supporter les activités
d'animation et d'éditer des informations et échanges sous la
forme de "Lettres des Amis du Long Séjour".
A ce jour, 19 "lettres"
ont été publiées.
Les statuts de cette association, ainsi
que la lettre numéro treize qui précise ses objectifs peuvent
ętre trouvés ŕ l'adresse :
ALSstatuts.html
et
ALSlettre13.html
5. Les bénévoles
Au cours de l'année 1999, le service a vu bon nombre
d'animations diverses se dérouler dans ses locaux, grâce ŕ
la participation active de diverses associations de bénévoles
:
-les VMEH (visiteurs de malades en établissements hospitaliers),
-l'Aumônerie,
-les Amis du Long Séjour (ALS),
-l'association Saint Vincent de Paul,
-la Croix-Rouge Française
Ces associations apportent un soutien moral ŕ tous les pensionnaires
de l'unité, ainsi qu'ŕ leurs familles.
La présence bienveillante des bénévoles est d'un grand
réconfort. Leur nombre et leur implication restent encore trčs
insuffisants. Un questionnaire aux bénévoles a été
diffusé le 15 janvier 1996. Il est possible de consulter les
résultats de cette étude ŕ l'adresse suivante :
Repquestbene96.html
C) Organisation du service
1. Le prix de journée :
Fixé par le Conseil Général du Département, le
forfait hébergement était, en 1999, de :
290,90 francs/jour pour le secteur Sud (bâtiment ancien)
320,50 francs/jour pour le secteur Nord (bâtiment
rénové).
Le forfait soins, versé ŕ l'établissement par les organismes
d'assurance maladie, s'élevait pour la męme année ŕ
261,99 francs/jour quelque soit le
secteur.
2. Intégration du service
dans le pôle des personnes âgées du Centre Hospitalier
d'Albi
Le service ne fait pas partie d'un département, mais la constitution
du pôle devient une réalité, surtout dans le domaine
de la réflexion sur la filičre gériatrique au Centre
Hospitalier. Ainsi, un débat constructif se poursuit autour de la
notion d'unité Alzheimer (annexe 3).
D) Activité du
Service
1. Consultations
La consultation gérontologique est marginale. Son développement
se conçoit dans le cadre du pôle des personnes
âgées.
2. Hospitalisations
Il n'y a pas d'alternative ŕ l'hospitalisation classique, bien que
quelques personnes aient pu bénéficier d'une hospitalisation
temporaire. Depuis décembre 1993 jusqu'ŕ ce jour, quarante
quatre personnes sont sorties vivantes du service.
3. Examens complémentaires les plus
utilisés :
n°1 : la biologie
n°2 : la radiologie
n°3 : l'ECG
Les examens complémentaires sont trčs généralement
effectués ŕ l'intérieur de
l'hôpital.
4. Entrées
Les entrées dans le service constituent un
problčme important. Il semble que les critčres déterminants
de l'institutionnalisation dans le service soient:
-économiques : le remplissage du service est, semble-t-il, une
nécessité économique vitale pour le Centre Hospitalier.
Toutefois, la transparence de la gestion des entrées n'existe pas
encore pour les soignants : la rumeur tient souvent lieu d'information. Ainsi,
l'implication des personnels dans le processus des entrées serait-elle
trčs souhaitable pour éviter le hiatus entre les phases
antérieure et postérieure ŕ l'entrée.
-sociaux : le service social semble jouer un rôle prédominant
dans l'admission des entrants.
-financiers : le prix de journée est un régulateur de "la loi
de l'offre et de la demande", autant que l'état de santé du
patient. Ainsi, des patients bénéficiant de moyens financiers
suffisants peuvent-ils bénéficier d'une structure
médicalisée avec un forfait relativement fort de l'assurance
maladie. Cette situation se pérennisera aussi longtemps que les Soins
de Longue Durée n'auront pas été clairement redéfinis
quant ŕ leur recrutement.
-géographiques : la position du service en centre ville occasionne
aussi la venue de patients qui, théoriquement, relčveraient
d'autres structures, en particulier de la MAPAD du Centre Hospitalier d'Albi
qui se situe ŕ la périphérie de la ville.
-organisationnels : la MAPAD constitue aussi, paradoxalement, une
"auto-concurrence" en l'absence de définition claire des rôles
respectifs des établissements.
-les moyens alloués au service ne lui interdiraient-ils pas de remplir
sa mission si l'on n'y admettait que des patients répondant ŕ
la définition stricte de la mission de soins de longue durée
?
5. Sorties temporaires
Les sorties temporaires sont vivement encouragées dans la mesure
de l'état de santé du "résident" le permet. Elles
encouragent la personne âgée ŕ conserver un but dans
sa vie : sortir. Les familles sont ainsi davantage impliquées, moins
culpabilisées et plus réalistes quant ŕ la difficulté
souvent croissante de prise en charge de leur a"né.
Les soignants, enfin, ont le sentiment de travailler
dans un service qui n'est pas exclusivement dévolu ŕ un
accompagnement vers le décčs. Les sorties définitives
doivent permettre ŕ une personne âgée redevenue plus
autonome de quitter la structure pour son domicile ou vers une autre institution.
Cette éventualité, comme nous l'avons vu plus haut, est
relativement rare. En effet, la personne âgée entre en Soins
de Longue Durée le plus souvent aprčs un processus de crise
familiale autour de son sort. Enfin parvenus, souvent avec une grosse charge
de culpabilité et des difficultés techniques nombreuses, ŕ
"placer" leur parent, les "aidants naturels" ne sont plus disposés
ŕ parcourir le chemin en sens inverse. Enfin subsiste la crainte de
ne pas pouvoir retourner en Soins de Longue Durée si l'état
de santé se dégradait ŕ nouveau. Le désir de
la personne concernée ne correspond pas toujours ŕ sa destination
théorique. L'existence d'états limites et l'absence d'outil
bien défini d'orientation jouent aussi leur rôle, conjuguées
au manque de définition des services d'hébergement et de soins.
Enfin, la réputation et une part de la réalité des Soins
de Longue Durée font de ce service une derničre demeure. La
difficulté pour permettre la sortie définitive des personnes
âgées tient aussi ŕ la réticence des structures
sollicitées en aval.
6. Prise en charge de la pathologie
lourde
Par ailleurs, la prise en charge de la pathologie
lourde pose des problčmes de charge en soins. L'hospitalisation
temporaire en service aigu (Médecine ou Chirurgie) serait tentante
pour soulager la charge en soins. Toutefois, des arguments s'opposent ŕ
cette attitude, dominés par l'intéręt du patient dont
le déracinement est toujours traumatisant.
Le Centre Hospitalier d'Albi n'est toutefois pas dépourvu d'atouts
: service d'Urgences, de Cardiologie et Réanimation Cardiaque, de
Chirurgie viscérale et osseuse, de Pneumologie, de Médecine
ŕ orientation gastro-entérologique, endocrinologique, neurologique,
d'un radiologie équipée d'un scanner, d'un laboratoire. Il
existe d'autres possibilités de consultations spécialisées
ŕ proximité de l'hôpital : ophtalmologie, odontologie,
ORL (surtout ouďe). Dans le service, situé ŕ 50 mčtres
du plateau technique, viennent un rééducateur (Dr Michel Mathieu),
un rhumatologue, des chirurgiens, un dermatologue (Dr Félix Giocanti),
des cardiologues, des pneumologues, etc...
7. Informatisation
Le service est informatisé par un Mac Intosh G3 Power PC et
une imprimante ŕ jet d'encre Stylus Color 600. Le matériel
se trouvent dans le bureau du médecin, pour des raisons d'utilisation
et de sécurité. Le cadre infirmier dispose d'un Macintosh 6200/66,
d'une imprimante et d'une photocopieuse. En fait, les ordinateurs actuels
servent surtout ŕ pallier l'absence de secrétariat médical.
Un fichier des patients a été constitué sur File Maker
Pro . Il permet la gestion des observations médicales
résumées, utiles et rentables pour ces patients longtemps
hospitalisés. La base de données permet une statistique
d'évaluation globale par la grille AGGIR ainsi que l'accčs
en temps réel ŕ des données simples : nombre de patients,
tranches d'âges, sexes, durées de séjourÖ La bureautique
est effectuée sur Apple Works 5 (logiciel intégré
acheté par le médecin). La partie de l'ordinateur G3 émulant
un PC est utilisée pour le logiciel ARGOSS comprenant AGGIR et PATHOS,
ainsi que pour le logiciel FLUX. Les problčmes de transfert de
l'information entre les logiciels ARGOSS et GALAAD vont probablement nous
amener ŕ une utilisation directe de GALAAD.
E) Activité du médecin
1. Pas d'activité privée
A notre sens, cette activité serait contraire ŕ
l'esprit dans lequel nous travaillons.
2. Activité ayant un caractčre d'intéręt
général : Conférences sur le vieillissement (MSA
: groupes Pak-Eureka, ADAF, services de soins ŕ domicileÖ), sur
la douleur chez la personne âgée, cours d'enseignement
général en gériatrie ŕ l'IFSI du Centre Pierre
Jamet et aux élčves aide-soignantes en 2000.
3. Activités de soins : temps
plein
La visite aux patients est quotidienne et concerne les deux ailes ou les
deux localisations actuelles du service. Elle n'est pas systématique
mais concerne tous les résidents dont un problčme de santé
a été rapporté par les personnes qui les approchent,
quelles qu'elles soient : soignant, famille, ami, bénévole.
La réception des familles par le médecin a lieu le mercredi
et le vendredi de 17 heures ŕ 19 heures. Le temps imparti ŕ
chaque rendez-vous est de trois quarts d'heure.
4. Activités administratives :
a) ensemble de l'activité du secrétariat médical
inexistant
Rédaction de certificats (demande de PSD, allocation compensatrice,
SP30, prolongations d'hospitalisation en Soins de Longue Durée,
attestations d'hospitalisation en Soins de Longue Durée ou de prise
en charge ŕ 100%). Rédaction des observations médicales,
courriers aux spécialistes, rapports de sortie, ordonnancesÖ
Communications téléphoniques nombreuses liées ŕ
la recherche de renseignements, surtout quant aux rapports antérieurs
de sortie et des examens complémentaires.
b) CME (commission médicale d'établissement) : Participation
modeste.
c) CLIN (Comité de Lutte contre les
Infections Nosocomiales).
Participation réguličre motivée par l'incidence importante
des infections en Soins de Longue Durée.
d) Collčge de l'information médicale
Participation modeste motivée d'abord par la faible fréquence
des réunions.
e) Réunions diverses de type organisationnel
ou médical: conseil de service, "flash" du service ŕ raison
d'une fois par semaine et par secteur. Réunions diverses de
Gérontologie, en particulier ŕ
Toulouse.
III. Propositions du projet
de
service
A) Résidents
Il convient de répondre aux besoins explicites et implicites
des personnes âgées malades et dépendantes :
-les "dix commandements " sont notre référence (voir au début
de ce texte).
-en sus des priorités exprimées dans les "dix commandements
", des pans entiers de la prise en charge sont encore défectueux du
fait de l'insuffisance numérique du personnel. Ils représentent
un combat quotidien comme dans tous les services comparables. Nous citerons
:
*l'alimentation encore trop rapide, et dont la présentation laisse
ŕ désirer
*les possibilités de lever au fauteuil et de simples sorties devant
le bâtiment qu'il conviendrait d'adapter au désir et aux
possibilités des résidents
*la prise en charge de l'incontinence qui nécessiterait une programmation,
au moins chez les personnes éprouvant un besoin d'élimination,
mais dont les capacités physiques interdisent l'autonomie dans ce
domaine (incontinence fonctionnelle).
Nous encouragerons l'animation, car elle est véritablement
thérapeutique dans ce contexte.
Nous souhaitons une amélioration de l'entretien du linge des
patients, en particulier un acheminement et un lavage plus réguliers,
aussi souvent que nécessaire.
Les travaux de couture demanderaient un poste ŕ mi-temps ou un mi-temps
dans le cadre d'un profil de poste qui reste ŕ
définir.
B) Familles
Leur implication sera recherchée : amélioration
de l'accueil et de la communication, réunions, association, rendez-vous,
communication du projet de service.
C) Bénévoles
Leur participation sera encouragée : réunions,
association, communication du projet de service, organisation d'animations
en relation avec l'animatrice.
D) Personnels
1. Création de postes.
a) Au niveau du service :
-pour faire face dignement aux besoins élémentaires de la vie
quotidienne (manger, boire, ętre propre, s'habiller, se lever du lit,
faire ses besoins) :
La priorité va ŕ 4 aide-soignantes (1 par secteur). Voir le
schéma en annexe 1.
b) Au niveau du pôle des personnes âgées
du Centre Hospitalier d'Albi :
-un(e) psychologue ŕ temps plein : soutien psychologique des
résidents et des intervenants, en particulier dans les situations
difficiles.
-une secrétaire médicale ŕ mi-temps.
2. Formation, qualification
-accčs ŕ un plus grand nombre de formations (individuelles,
de groupe), étude de la possibilité de suivre des formations
spécifiques ou męme d'y participer ŕ nouveau. Les formations
ŕ la prise en charge des personnes âgées doivent ętre
prioritaires et considérées comme obligatoires : accueil des
personnes âgées et de leur famille, psychopathologie de la personne
âgée, douleur, soins palliatifs, alimentation, manutention.
-octroi de mensualités de remplacement pour les agents ayant des actions
de formation. Cette mesure permettrait de dégager un plus grand nombre
d'agents pour ces actions, par exemple pour la formation ŕ la manutention.
Une subvention par l'ANFH est ŕ envisager.
-favoriser l'emploi de personnel qualifié (notamment l'été),
et non de jeunes gens inexpérimentés, fussent-ils les enfants
de personnels du Centre Hospitalier. Cette situation n'a jamais
conféré la moindre compétence.
L'emploi de ces jeunes gens pour des tâches
ne demandant pas de qualification serait un
progrčs.
E) Aménagement du site
1. Suppression du parking situé
au męme niveau que le bâtiment du côté ouest et
aménagement du terre-plein avec herbe et arbres pour des promenades
ombragées. Un accčs direct en fauteuil roulant ŕ partir
du rez-de-chaussée est ŕ la fois souhaitable et possible.
2. Etude de l'accčs des familles ŕ
un parking de proximité dans la cadre d'un accueil de qualité.
3. Réparation de l'inondation chronique
en cas de pluie du côté nord-est.
F) Locaux :
définir l'architecture future en fonction des
missions du service.
1. Chambres
-leur nombre devrait ętre réduit ŕ 55 chambres environ
sur le site actuel pour obtenir une quasi-unanimité de chambres ŕ
un lit dans la partie allouée prochainement au service dans le
bâtiment.
-création d'une unité Alzheimer ŕ la MAPAD avec statut
de Soins de Longue Durée dans la mesure oů
l'hospitalo-requérence s'appliquera ŕ ces malades lorsqu'ils
nécessitent la possibilité d'une déambulation interne
et externe.
-aménagement de deux chambres simples supplémentaires (Une
dans la bâtiment ancien, l'autre dans le nouveau bâtiment) permettant
l'accueil des personnes en fin de vie ou bien celui de leur voisin. Certaines
fin de vie sont en effet encore suffisamment difficiles pour imposer des
mesures d'intimité. Ainsi la capacité serait portée
temporairement ŕ 92 lits pour 90 résidents. Cette mesure ne
s'applique qu'en l'absence de réforme de la tarification.
-dans les chambres ŕ 2 lits, installation d'une deuxičme tablette
de lavabo afin de différencier les affaires de toilette de chaque
résident.
-pose de protections en PVC aux tętes de lits et au niveau des éviers
des offices et infirmeries dans le côté rénové
du bâtiment.
2. Identification d'un secteur de patients bruyants
situé au plus haut, au plus loin : en pratique, l'aile nord-ouest
du premier étage.
3. Dépendances
-aménagement de vestiaires du personnel avec sanitaires (WC, douche)
et mobilier aux normes.
-aménagement d'un poste de douche supplémentaire avec
brancard-baignoire dans le secteur ancien du service.
-pose d'un store ŕ l'office du 1er étage du secteur Nord.
-aménagement de salles fumeurs et de salles de repos différentes
des offices.
E) Matériel
1. Non médical
-une poubelle avec couvercle (ouverture ŕ pédale) par
chambre.
-fourniture de cuillčres ŕ café (denrée rare
et pourtant fort utile).
-augmentation de la dotation en linge de toilette (2 gants et 2 serviettes
par patient et par jour).
-attribution d'un deuxičme brancard pour transferts des patients.
-obtention de matériel de manutention tels disques de rotation, planches
de transfert et coussins antiglisse.
-obtention d'un nombre suffisant de potences et poignées de traction
(40 en tout). Allonger les fils des sonnettes.
2. Médical
-un négatoscope pour le bureau du médecin
-un nébuliseur ultrasonique,
-deux pousse-seringues portables.
3. Divers
-mise ŕ jour du matériel informatique (voir en annexe 2)
Conclusion
Ce projet de service ne résume
pas l'activité, les difficultés et les projets de 90
résidents, 1000 membres des familles, 50 soignants et 30
bénévoles. Il est un outil de réflexion et de proposition
ŕ l'entrée dans le troisičme
millénaire.
Annexe
1
Schéma : chevauchement des tâches
en Soins de Longue Durée. Implication importante des personnels dans
des tâches dëaide-soignantes.
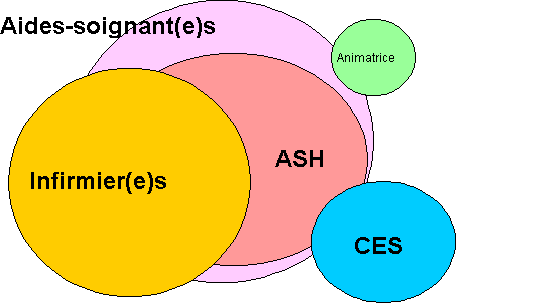
Commentaires : des infirmiers sont nécessaires pour assurer une
présence permanente. Ils participent donc intensivement aux soins
de base. Le nombre relativement élevé des ASH est plus difficile
ŕ expliquer, en dehors de raisons budgétaires.
Annexe 2
Propositions pour
l'amélioration du matériel informatique
-Un PowerMac G4 avec 256 Mo de
mémoire vive (au lieu d'un G3 avec 128, dont 32 par mes soins), doté
d'un DD de 13 Mo.
-Un scanner ŕ plat de format A4
-Un logiciel de reconnaissance de la parole : ViaVoice version 4 pour PowerMac
(pas encore sur le marché le 1 juillet 2000).
-L'accčs au réseau mondial pour raisons exclusivement
professionnelles.
-Un logiciel de téléphonie avec casque pour faciliter les relations
avec les familles.
Annexe 3
CONCEPTION ARCHITECTURALE
DES UNITES ACCUEILLANT DES PATIENTS ATTEINTS DE LA MALADIE
D'ALZHEIMER
D'aprčs la vidéo diffusée par le SNGC (Syndicat
National de Gérontologie Clinique) en 1999.
Le nombre de plus en plus important de ce type de patients
âgés, désorientés amčne ŕ se
préoccuper de plus en plus précisément des conditions
de leur hébergement lorsque cela est nécessaire (10 ŕ
15% doivent ętre institutionnalisés).
Actuellement la conception de structures permettant l'accueil de tels patients
repose essentiellement sur le duo architecte-directeur d'établissement,
et ne laisse pas assez de place ŕ l'avis des équipes soignantes
(médecin et personnel).
Plusieurs conditions sont nécessaires pour adapter
la structure ŕ l'état des patients
> Préférer la ville ŕ la rase campagne quand cela
est possible
> Préférer les unités attenantes ŕ d'autres
structures plutôt que les unités isolées
> Eviter les architectures trop futuristes et leur préférer
les architectures plus traditionnelles.
> Eviter la concentration trop importante de malades sur un męme
lieu ; 12 patients/unité semble ętre le nombre ŕ ne pas
dépasser, il peut exister plusieurs unités dans un męme
établissement.
Revue de détail de chaque pičce :
> La chambre : HOSPITALIERE-PERSONNALISABLE-MEDICALISABLE, possibilité
d'apport de meubles personnels, surface >ou = ŕ 2O m2 , mobilier
lourd et stable aux angles arrondis de préférence.
> La salle de bains : prévue pour la dépendance physique,
individuelle, mobilier ergonomique et adapté (poignées sur
plan de travail, robinets de couleurs différentes par
exemple).
> Les couloirs : ŕ échelle humaine,
entrecoupés de petits coins intimes, moquette et voilages possibles
; l'idéal serait de ne pas avoir de couloirs.
> Les espaces de vie: ma"tres mots = CHALEUR-FONCTIONNALITE ; éviter
les trop grandes surfaces sans sectorisation, surface supérieure ou
égale ŕ 200 m2 décoration adaptée aux patients.
> La cuisine : PARTICIPATIVE, ce doit ętre le lieu d'animation majeur,
accessible ŕ tous, ergonomique et adaptée ŕ toutes les
dépendances.
> Le jardin - clos mais avec discrétion (éviter les
clôtures trop voyantes comme
des grilles), allées carrossables, = lieu d'animation, l'idéal
serait le patio intérieur (permet d'éviter les fugues).
> La déambulation : doit ętre libre mais balisée,
doit ętre un lieu de "liberté" ŕ l'intérieur des
établissements fermés, les portes doivent ętre munies
d'un code, l'idéal étant une issue unique pour chaque
structure.
Si l'architecture est importante, le fonctionnement
de ces structures doit obéir ŕ quelques rčgles
élémentaires :
> Le public accueilli doit ętre "tout
gériatrique, tout Alzheimer ".
> Le personnel doit ętre volontaire pour travailler dans ces
unités.
> Il doit exister un véritable projet de vie, ainsi qu'un projet
de soins.
> La prise en charge doit ętre autre chose que du gardiennage, elle
doit ętre une véritable thérapie.
> Le fonctionnement doit favoriser la
participation des familles
Annexe 4
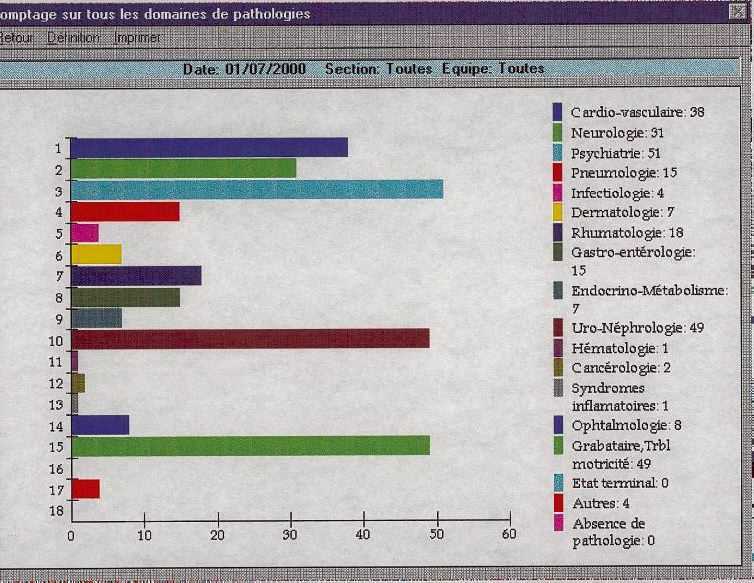
Compte - rendu de ARGOSS
Résultats de Pathos pour les résidents
présents le 1er juillet 2000 et évalués par cet
outil.
N.B. Le service est situé nettement parmi ceux qui hébergent une clientčle trčs dégradée sur le plan physique (états grabataires), mental (psychopathologie) avec une forte proportion de patients souffrant d'incontinence urinaire.
REEDUCATION
ET LONG SEJOUR
Dr Michel Mathieu 2000
BUTS :
- récupérer une fonction
et retrouver certaines fonctions,
- retarder au maximum une partie d'autonomie inéluctable,
- assurer un soutien psychologique, un contact humain.
MOYENS :
Nouvelle organisation faisant intervenir désormais 6
kinésithérapeutes (2 dans chaque secteur) pour atteindre une
présence globale de 32 heures hebdomadaires. Le fonctionnement par
équipe de 2 kinésithérapeutes permet d'ętre autonome
et de ne pas faire appel pour les marches "lourdes" au personnel du
service.
TYPE DE REEDUCATION A ENTREPRENDRE :
- en principe variée " généraliste
",
- prise en charge d'affections neurologiques, orthopédiques, affections
respiratoires, troubles de l'équilibre, reprise ou entretien de la
marche, physiothérapie ŕ visée antalgique.
QUE FAUDRAIT-IL DEVELOPPER AU NIVEAU REEDUCATION
:
- formation dans le domaine de la gériatrie,
- pouvoir bénéficier d'une salle de rééducation
bien située, c'est ŕ dire centrale, ŕ proximité
des ascenseurs, d'accčs aisé,
- veiller ŕ l'installation la plus confortable possible des patients.
Cela demande une sensibilisation de tout le personnel et l'acquisition de
petit matériel qui est en général suffisant, parfois
des fauteuils plus élaborés sont nécessaires pour le
confort de certains patients ayant des affections neurologiques en
particulier,
- des activités occupationnelles ŕ visée
rééducative et des activités plus spécifiques
de type ergothérapie devraient ŕ terme trouver une place dans
ce service;
CONCLUSION :
Le danger est de délaisser ces patients sous prétexte
de leur âge, de leur handicap physique et psychologique souvent lourd
sous prétexte aussi que la rééducation est moins efficace
que chez des patients plus jeunes.
Męme si les objectifs que nous nous fixons sont plus modestes, les
personnes âgées dépendantes sont en droit d'attendre
de notre part des soins conformes ŕ leur état de
santé.