mise
en ligne le 12 avril 2005
dernière
mise à jour le 5 juillet 2017
Expérience personnelle
et recherches bibliographiques sur les douleurs chez la personne âgée en
pratique gériatrique institutionnelle.
La douleur incidente liée aux soins
Attention : ces informations, bien qu'accessibles au grand public, ne doivent être utilisées que par des professionnels compétents dans le domaine considéré.
Introduction
Il existe deux principaux types de douleurs incidentes iatrogènes en institution gériatrique : celles qui sont liées aux soins d’hygiène et celles qui sont liées aux soins techniques. Nous n'envisagerons pas ici les douleurs générées par les chimiothérapies, qu'elles soient anticancéreuses ou non, par la radiothérapie ou encore par les interventions chirurgicales.
La douleur incidente liée aux soins est un défi quotidien :
nous envisageons ici les moyens disponibles, non médicamenteux et médicamenteux.
Soulager ces douleurs requiert toujours un travail d'équipe.
La prise en charge thérapeutique passe par la priorité donnée aux mesures non médicamenteuses.
Interrogatoire
Il conviendra d'abord d'écouter le patient lui-même, mais aussi tous les témoins sans exception : les «moins gradés», la famille, les bénévoles. Il faudra accepter les désaccords d'appréciation qui sont d'autant plus fréquents que la douleur est ici intermittente et donc très variable dans le temps.
Prévention
Pour la prévention de la douleur liée aux soins de base et le suivi de l'efficacité thérapeutique, le schéma corporel doit être renseigné et clairement affiché à côté du lit. Il réduit le temps nécessaire à la connaissance collective des zones douloureuses du fait du nombre élevé des soignants qui se relayent et des difficultés inhérentes aux transmissions des informations. Il affiche publiquement l'intérêt porté à la prise en charge de la douleur.
Le diagnostic précoce des démences pourrait présenter un intérêt supplémentaire : celui de permettre de cartographier les zones douloureuses avant que l'évolution des troubles cognitifs ne vienne perturber puis interdire l'auto-évaluation des caractéristiques topographiques des douleurs.
Les
douleurs incidentes
Le cas des douleurs incidentes provoquées par les soins doit retenir toute notre attention : répétées, elles génèrent une relation désagréable, qui peut mener à l'hostilité entre soignant et soigné.
Quels sont les gestes potentiellement douloureux ?
En 2003, Travis (Travis et al. 2003) propose une classification originale des résidents à risque de douleurs incidentes iatrogènes en Soins de Longue Durée :
- les patients souffrant de déclin physique et de contractures du fait de la présence des contractures elles-mêmes,
- les patients qui souffrent d'une dégradation cognitive du fait d'une difficulté particulière pour décoder la douleur et ses causes,
- les patients en fin de vie.
Par ailleurs, cet auteur décrit une interaction entre les douleurs incidentes liées aux mouvements actifs et celles qui sont provoquées par les mouvements passifs liés aux soins. Voir le schéma ci-joint.
Pour Marie Aubry (Aubry, 2003), les soins et actes douloureux relevés à l'hôpital Tenon (Paris, France) étaient les suivants :
Tableau 1
|
Soins infirmiers |
Actes infirmiers |
|
Réfection de pansement |
Pose de perfusion |
|
Mobilisation vers le fauteuil |
Prélèvement veineux |
|
Escarres |
Contrôle de la glycémie |
|
Plaies chroniques |
Pose d'une sonde urinaire |
|
Mucite |
Pose d'une sonde nasogastrique |
|
Autres : ponction dans un port-a-cath,
soins ORL (mèche), soins de curiethérapie |
Aspiration bronchique |
|
Gaz du sang |
|
|
Ponction dans une fistule artério-veineuse |
Tout examen peut être douloureux ou simplement désagréable. Au bout d'une longue liste non exhaustive, la seule question qui vaille est la suivante : le geste soignant que je vais effectuer est-il potentiellement douloureux ?
Souvent il s'agit d'une évidence : c'est le cas du transport en ambulance ou en chariot vers un service de radiologie après une chute au décours de laquelle une fracture est suspectée. Dans d'autres cas, cette douleur est moins évidente à prévoir : par exemple dans le cas d'une ponction veineuse qui est souvent un geste facile et indolore. Difficile, ce dernier peut devenir pénible pour le patient, la difficulté étant susceptible d'accroître l'anxiété du patient, donc potentiellement la douleur.
Une étude publiée en 2004 rend compte de ce problème (Resnick et al. 2004). Bien que la pose d'une sonde nasogastrique soit peu fréquente chez les patients âgés institutionnalisés, cette situation peut être envisagée à la lumière des résultats publiés par Resnick et Morrison. Ces auteurs répertorient seize situations potentiellement douloureuses ou inconfortables lors de gestes hospitaliers habituels. Seule la pose d'une sonde nasogastrique est sous-évaluée par les médecins par rapport au malade quant à la douleur éprouvée lors de sa mise en place.
Dans le Quotiden du Médecin
du 11 mars 2005, Brigitte Martin interroge Thierry Delorme à propos de le
douleur liée aux gestes invasifs. Ce dernier souligne le rôle des infections
dans la majoration des gestes douloureux.
Je ne peux que souscrire à
cette assertion. Les douleurs préexistantes sont souvent amplifiées ou
rappelées lors d'une épisode intercurrent, en particulier infectieux.
Ce constat m'a amené à ne pas
adopter une attitude d'abstention thérapeutique lors des épisodes infectieux
chez le dément parvenu aux stades avancés de la pathologie. Voir la page 2 en fichier lié
la source en pdf (893 Ko).
Les traitements non médicamenteux
Ici encore, le traitement non médicamenteux garde la priorité : positions, respect du patient et de sa pudeur, explications, réassurance, diversion, voire relaxation quand elle est possible.
Idéalement, le moment du soin devrait être choisi avec le malade.
La position du malade lors du soin doit être étudiée et établie à l'aide de supports adaptés. Tel patient, par exemple, ne tolérera pas la mobilisation des chevilles lors des soins d'ulcères de jambe.
Il convient d'interrompre un geste douloureux pour compléter une analgésie et non d'accélérer le soin dans le but d'abréger la souffrance.
D’autres mesures complémentaires telles que le nettoyage de la plaie par lavage et le choix de pansements permettant l’espacement des soins permettent de minimiser le phénomène douloureux. A ce propos, on téléchargera utilement en anglais le document pdf intitulé "pain at wound dressing change" (attention, sponsor commercial) sur le site suivant : http://www.molnlycke.net/index.asp?id=18411
Une concertation pluridisciplinaire préalable, personnalisée, trouve ici son intérêt pour améliorer les soins infirmiers potentiellement douloureux (Gautier et al. 2000) (Malaquin-Pavan et al. 2002)
L’utilisation de supports d’aide à la prévention et au traitement de l’escarre diminue le phénomène douloureux.
Les traitements médicamenteux
Nous prendrons pour exemple le cas fréquent des soins d’escarres. Nous nous fondons sur des éléments contenus dans le tableau des CLUD Avicenne et Tenon (hôpitaux parisiens - France). Selon le CLUD (comité de lutte contre la douleur) de l'hôpital Tenon (Paris, France), il convient de pratiquer les soins douloureux dans une fourchette temporelle correspondant au maximum de l'action des analgésiques, c'est-à-dire entre le pic plasmatique et la demi-vie. Le tableau suivant s'inspire de la publication électronique suivante :
|
entre une
et deux heures après administration |
entre
trente minutes et une heure trente minutes après administration |
entre
quarante cinq minutes et deux heures après administration |
|
le
paracétamol oral ou injectable |
|
|
|
le
kétoprofène : 100 mg per os |
le
kétoprofène : 100 mg IV |
|
|
les
morphiniques de palier II |
|
|
|
le
tramadol per os ou IV |
|
|
|
le néfopam |
|
|
|
les
morphiniques oraux à libération immédiate de 5 à 30 mg |
|
la
morphine : 10 mg par voie sous-cutanée |
Selon Collin (Collin, 2004) dans les cas où une procédure antalgique est nécessaire, il faut s'assurer :
- que la prescription de la procédure antalgique a été correctement effectuée et réalisée. Entre autres, il faut vérifier que, en fonction du délai d'efficacité du traitement choisi, le moment séparant son administration de la réalisation de l'acte est optimum.
- qu'en cas d'antalgie insuffisante durant le geste, une procédure antalgique de secours a été prévue. Une antalgie qui se révèle inadéquate durant un geste peut nécessiter la suspension ou le report du geste.
- que la prévention des suites douloureuses éventuelles du geste a été anticipée.
Il fera appel en première intention aux substances qui ont le moins de retentissement sur la vigilance et sur la cognition :
- le paracétamol par voie orale ou intraveineuse au moins une heure avant le soin douloureux, à la dose de 1000 mg. Les soins doivent avoir lieu entre une heure et deux heures après l'ingestion.
- les anesthésiques locaux, en gel, crème ou patch.
Concernant les anesthésiques locaux, nous utilisons (hors autorisation de mise
sur le marché : AMM) le gel urétral de lidocaïne à la dose maximale de 300
mg lors d’un soin (soit 1 seringue et demi préremplie de
- nous n'utilisons ni le kétoprofène, ni le néfopam, ni le dextropropoxyphène, ni le tramadol. Nous n'utilisons pas le fentanyl par voie transmuqueuse bien que ce traitement puisse trouver sa place dans le soulagement des douleurs incidentes, y compris chez la personne âgée. Pour Kharasch (Kharasch et al. 2004), la pharmacocinétique du fentanyl transmuqueux n'est pas modifiée chez 12 volontaires âgés (60 à 75 ans) par rapport à 12 volontaires jeunes (18 à 40 ans).
En pratique, nous administrons un gramme de paracétamol per os ou en perfusion une heure avant le début du geste douloureux associé au chlorhydrate de morphine injecté par voie sous-cutanée. Le soin doit être réalisé dans une fourchette de temps comprise entre une heure et deux heures après l'administration du paracétamol et de la morphine.
Il convient toutefois de n'entretenir aucune illusion sur la puissance de la prémédication antalgique. Elle n'est pas à meme de maîtriser complètement la douleur incidente si une forte anxiété est associée au geste douloureux, situation fréquente en gériatrie.
Ainsi, on n'oubliera pas de traiter l'anxiété, sous le double aspect non médicamenteux abordé ci-dessus, mais aussi médicamenteux. Dans notre service, nous utilisons l'injection sous cutanée préalable de midazolam (HYPNOVEL*) trente minutes avant le soin douloureux. Les effets secondaires de la diazanalgésie (association d’un analgésique opioïde et d’une benzodiazépine) sont dominés par la somnolence. C’est pourquoi le soin devra avoir lieu le plus tôt possible dans la matinée pour ne pas compromettre l’éventuelle mise au fauteuil et la consommation du déjeuner à midi.
Le mélange gazeux à parts égales de protoxyde d'azote et d'oxygène, connu sous les noms de MEOPA*, ENTONOX*, KALINOX* ou encore MEDIMIX*, est intéressant, quoique d'utilisation peu répandue, en particulier pour les soins des plaies de pression. Pourtant, notre enthousiasme sera tempéré par trois réserves importantes :
- d'une part, il convient de maîtriser cette technique avant de l'appliquer, surtout si une valve est utilisée, ce qui est souhaitable pour une administration correcte du mélange gazeux.
- d'autre part, ce mélange équimoléculaire ne peut pas apporter à lui seul une analgésie significative.
- enfin, plusieurs publications font état de l’éventualité de
troubles neurologiques, sous la forme d’une myélopathie ou de neuropathies
périphériques, pouvant survenir après l’administration de protoxyde d’azote
dans des circonstances où les patients cumulaient deux facteurs de risque
:
* d’une part l’inhalation répétitive de protoxyde d’azote à
des fins thérapeutiques (Beltramello et al. 1998, Qaiyum et al. 2000, Doran et
al. 2004).
* d’autre part un déficit, même discret, en vitamine B12.
Ainsi, le taux sérique pouvait se situer à la limite inférieure de la normale.
Pema (Pema et al. 1998) publie une
observation où le protoxyde d'azote avait été consommé massivement, de
manière répétitive dans un usage illicite chez un homme de 31 ans sans
dosage préalable de la cobalamine.
Il convient de doser la vitamine
B12 sérique avant de débuter une série de séances analgésiques incluant le protoxyde
d’azote. Une surveillance neurologique s’impose dans tous les cas.
Bien que les lésions neurologiques
publiées aient été lentement réversibles, l’intérêt du protoxyde d’azote
utilisé à des fins
thérapeutiques doit être mis en balance avec ses inconvénients et avec la
possibilité de son remplacement par une autre technique, médicamenteuse ou non.
Il faut plutôt considérer le protoxyde d'azote comme un appoint en complément des traitements décrits précédemment.
Au total, notre schéma thérapeutique peut être ainsi résumée dans la figure 1 :
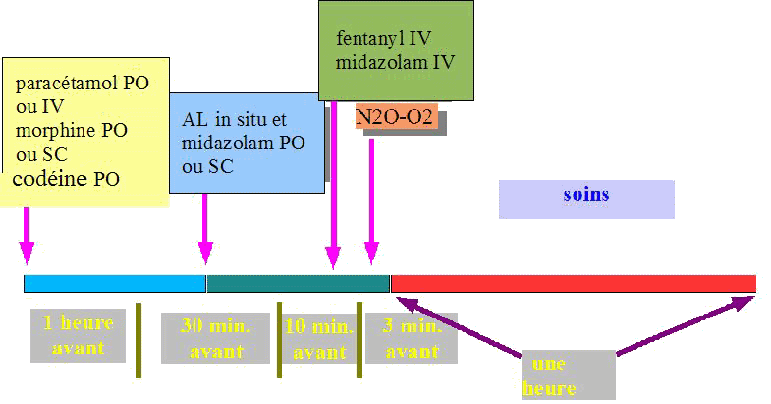
Remarque : les doses de morphine et de midazolam doivent être très prudentes chez un patient naïf en opioïde et en benzodiazépine. Des doses indicatives de 1 à 3 mg de chlorhydrate de morphine et de 2 à 3 mg de midazolam représentent une fourchette raisonnable au départ en fonction de l'état de santé du malade et de l'agressivité du geste qui nécessite l'analgésie.
Selon Collin (Collin, 2004) dans les cas où une procédure antalgique est nécessaire, il faut s'assurer :
- que la prescription de la procédure antalgique a été correctement effectuée et réalisée. Entre autres, il faut vérifier que, en fonction du délai d'efficacité du traitement choisi, le moment séparant son administration de la réalisation de l'acte est optimum.
- qu'en cas d'antalgie insuffisante durant le geste, une procédure antalgique de secours a été prévue. Une antalgie qui se révèle inadéquate durant un geste peut nécessiter la suspension ou le report du geste.
- que la prévention des suites douloureuses, éventuelles, du geste a été anticipée.
En somme, une mesure antalgique isolée a peu de chances d’être efficace. Par contre, il convient d’utiliser l’association de plusieurs moyens adaptés et titrés pour chaque composante de la douleur.
Dans tous les cas :
- manipuler correctement le résident est bien, le laisser exécuter les mouvements est mieux.
- vérifier que le sujet n'est pas endormi avant les soins : mobilisations douces, toucher, position, diversion.
- les injections, les ponctions veineuses itératives et même les prises de tension peuvent devenir insupportables sur la durée. Ce rappel est d’autant plus important que les ponctions et injections ne sont pas toujours pratiquées sous crème anesthésique et que bien des prises non invasives de la pression artérielle sont effectuées à titre systématique.
- la kinésithérapie est efficace : massages, mobilisations, application de chaleur ou de froid.
- le divertissement, pourtant limité dans notre cas de figure, mérite d'être proposé.
- l’ergothérapie trouve ici surtout son intérêt dans la recherche du confort du patient.
Bibliographie :
Collin E. Douleurs iatrogènes provoquées par les professionnels de santé. In Le Médecin, le malade et la douleur. Queneau P, Osterman G. Masson, Paris, 2004, 517-20.
Gautier I, Geroffroy B,
Malaquin Pavan E, Simon L, Toque M, Vuninu M. Améliorer les soins infirmiers
potentiellement douloureux. Soins Gérontologie, 2000/11-12, n°26, 29-31, réf.
Bibl.
Kharasch ED, Hoffer C, Whittington D. Influence of age on
the pharmacokinetics and pharmacodynamics of oral transmucosal fentanyl
citrate. Anesthesiology. 2004 Sep;101(3):738-43.
Malaquin-Pavan, Neves C. Autres situations : les soins douloureux in La douleur des femmes et des hommes âgés. Sebag-Lanoë R., Wary B., Mischlich D. MASSON, Paris 2002, pp 125-136.
Malaquin-Pavan, Neves C. Possibilités thérapeutiques : "prévention des douleurs induites" in La douleur des femmes et des hommes âgés. Sebag-Lanoë R., Wary B., Mischlich D. MASSON, Paris 2002, pp 287-294.
Malaquin-Pavan
E, Thibault P. Utilisation de la Crème EMLAâ chez l’adulte et la personne âgée.
Article de janvier 2005. Accessible le 3 mai sur le site du CNRD à la page : http://www.cnrd.fr/article.php3?id_article=362
Resnick S, Morrison RS. Physicians' perceptions of procedural pain and discomfort. J Palliat Med. 2004 Oct;7(5):646-51.
Revenir au sommaire de la
page relative à la douleur chez la personne âgée
Ecrivez
à l'auteur : pour Bernard Pradines 
